
AlimentaciÛn guiada por el prematuro
Octubre 2015
AlimentaciÛn guiada por el neonato en prematuros : un proyecto de mejora de calidad
Abigail Wellington Arch Dis Child Fetal Neonatal Ed 2015
TraducciÛn libre Dr Gerardo Flores HenrÌquez Pediatra NeonatÛlogo Hospital Puerto Montt Chile
Recientemente, ha habido un cambio hacia la adopciÛn de pr·cticas que favorecen el desarrollo en las las unidades de cuidados intensivos neonatales (UCIN). Los ejemplos incluyen el mÈtodo canguro, iluminaciÛn para los ritmos circadianos y alimentaciÛn por seÒales Û guiada por el neonato (AGN) .1-6 Si bien las pr·cticas de AGN est·n siendo adoptadas por muchas UCIN, hay pocos estudios que examinan los beneficios clÌnicos para el RN si se compara con la m·s tradicional alimentaciÛn guiada por el ClÌnico (AGC) .7, 8
Los prematuros nacidos con < 35 semanas de edad gestacional (EG) son a menudo incapaces de alimentarse con seguridad y / o eficacia con pezÛn Û chupete (NF) por pecho materno Û biberÛn respectivamente. Pueden tener pattern de succiÛn, degluciÛn y respiraciÛn no coordinadas, inestabilidad autonÛmica y caracterÌsticas de sueÒo - vigilia menos organizada.9
Estos factores pueden predisponer a eventos de desaturaciÛn Û bradicardia y / o a neonatos que no est·n lo suficientemente despiertos y alertas para alimentarse con pezÛn Û chupete. El momento Ûptimo para la introducciÛn y progresiÛn de alimentaciÛn por pezÛn Û chupete (NF) varÌa ampliamente. Las pr·cticas de alimentaciÛn se basan a menudo en la costumbre m·s bien que en evidencia. En una encuesta nacional de UCINs, m·s del 50% de los que respondieron no tenÌa criterios formales con respecto a cu·ndo comenzar NF. Los mÈdicos fueron citados como el factor m·s importante en la toma de decisiones y 75% de los que respondieron colocan m·s Ènfasis en la EG y peso.10
El logro de la plena alimentaciÛn por pezÛn Û chupete (NF) es a menudo uno de los ˙ltimos hitos alcanzados por un
prematuro antes del alta.11 Los factores
determinantes que reducen el tiempo hasta alcanzar NF completa pueden finalmente permitir un
alta m·s precoz. Los autores de este estudio tienen
la hipÛtesis de que el uso de un plan de alimentaciÛn guiada por el neonato (AGN)
en lugar del enfoque AGC puediera causar el logro m·s precoz de NF completa y
alta m·s precoz. Un plan de
pr·ctica de la AGN se introdujo en la UCI neonatal en
prematuros ≤ 34 semanas EG para determinar si 1) el uso de seÒales de
alimentaciÛn idel prematuro acortarÌa el tiempo para alcanzar NF completa y causarÌa alta m·s
precoz y 2) si el uso de una herramienta de evaluaciÛn de la alimentaciÛn
podrÌa identificar si el prematuro est· listo para alimentarse por NF , mejorar la calidad de las
alimentaciones y aumentar la consistencia de las alimentaciones entre los que
alimentan a los prematuros.
MÈtodos
Esta fue una iniciativa de mejora de la calidad (QI) incluyendo niÒos prematuros ≤ 34 semanas EG ingresados en UCI neonatal del Hospital Presbiteriano de Nueva York, Weill Cornell Medical College (WCMC), para determinar si un mÈtodo de AGN mejorarÌa el logro de NF completa . Hubo tres fases en esta iniciativa. La primera fue un perÌodo de lÌnea de base Û de referencia (septiembre 2010-diciembre 2011), la segunda fue una fase de desarrollo e introducciÛn progresiva del plan pr·ctico de AGN (PP) (07 2012 hasta mayo 2013) y la tercera fue la implementaciÛn del PP (junio 2013-mayo 2014).
Se realizÛ una revisiÛn retrospectiva de las fichas clÌnicas de todos los
prematuros < 34 semanas EG, sean innborn (nacidos en hospital) Û trasladados dentro de la primera semana de vida y dados de alta
con NF completa para establecer los datos de outcome Û resultados de lÌnea de base cuando se
usaba el enfoque AGC . El mÈtodo AGC se basaba en Ûrdenes del mÈdico Û
nutricionista durante las visitas diarias. NF se iniciaba en un intento por dÌa hasta
que una alimentaciÛn completa era tomada , seguido de un aumento a dos intentos,
luego tres intentos por dÌa y asÌ sucesivamente. Este enfoque no incorpora las
seÒales de alimentaciÛn del prematuro. Es un resultado orientado en el
cual una
"buena" alimentaciÛn se equipara con un biberÛn Û mamadera terminada.
La Fase 2 incluyÛ el desarrollo y la introducciÛn del mÈtodo de AGN (alimentaciÛn guiada por el niÒo) . Con este enfoque , el prematuro determina cu·ndo y cu·nto se alimenta con NF (nipple feeding) y el resto se administra a travÈs de sonda nasog·strica u orog·trica por gavage. Se hace hincapiÈ en la calidad de la alimentaciÛn m·s bien que en la cantidad ingerida.
Se introdujo un diagrama de flujo previamente publicado, pero modificado "EvaluaciÛn de alimentaciÛn del prematuro " el que permite a la matrona Û tÈcnico paramÈdico de cabecera evaluar un prematuro antes de cada comida con el fin de determinar si est· listo para alimentarse con pezÛn Û chupete. 12 (figura 1).

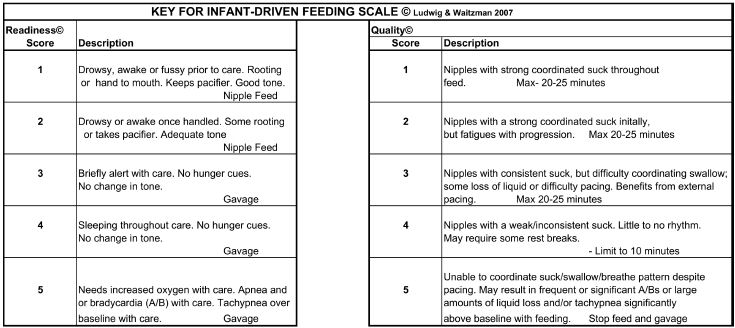
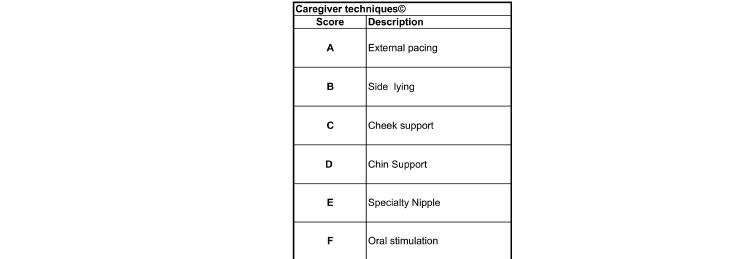
Figura 1 .- Premature Infant Feeding Assessment flowsheet (adapted from Ludwig and Waitzman12). Note the three boxes to the assessment : Readiness Score (scale 1ñ5), Quality Score (scale 1ñ5) and Caregiver Techniques. The top timed box includes the three assessments as well the amount and duration of the different feeding techniques as well as events during feeds.
El diagrama de flujo consiste en dos escalas de evaluaciÛn independientes. La primera es un "Score de aptitud Û preparaciÛn" (rango 1-5) por el que una matrona eval˙a un prematuro por signos de muestras de estar preparado Û listo para alimentarse por pezÛn Û chupete (NF) cada 3 h como parte del cuidado.
La matrona inicia los Scores de Aptitud Û PreparaciÛn a las 32 semanas de edad gestacional (edad postmenstrual Û PMA), pero contin˙a alimentando por gavage hasta que un prematuro tenga al menos 33 semanas de EPM y est· con score 1-2 s en la Escala de PreparaciÛn (Readiness Scale) por lo menos durante la mitad del dÌa durante 1-2 dÌas . DespuÈs de una NF, la matrona documenta un "Score de calidad " (Quality Score) (rango 1-5). Los neonatos que se alimentan segura y efectivamente (1-3) son alimentados por un m·ximo de 20 a 25 min. El volumen restante, si es necesario se alimenta por Gavage. Si un RN inicialmente aliment·ndose bien por succiÛn (NF) posteriormente se fatiga Û llega a estar sin coordinaciÛn, la alimentaciÛn se detiene y el resto es alimentaciÛn por sonda nasog·strica (Gavage) . La cantidad de leche que toma por vÌa oral y / o por sonda (gavage) , asÌ como tambien las "TÈcnicas del cuidador" (por ejemplo, acostado de lado, ritmo, estimulaciÛn oral) deben tambien documentarse.
Se realizaron varias reuniones interdisciplinarias con mÈdicos, matronas y nutricionistas para facilitar la introducciÛn del diagrama de flujo de alimentaciÛn a la cabecera del paciente. Las matronas de cabecera recibieron inducciÛn en AGN y se les diÛ varios meses para evaluar y ajustar antes de su implementaciÛn. En grupos pequeÒos en el Servicio incluyendo a todas las matronas se llevaron a cabo posteriormente "repasos" de refuerzo antes de su implementaciÛn. Los padres tambiÈn fueron educados sobre las seÒales del neonato y diagramas de flujo y se les animÛ a alimentar a sus bebÈs. SÛlo las Matronas llenaron el diagrama de flujo. Este perÌodo de introducciÛn progresiva tuvo aproximadamente 6 meses de duraciÛn. No hubo superposiciÛn en el tiempo entre la comparaciÛn de los niÒos (grupo AGC ) y el inicio de educaciÛn de AGN.
Durante los primeros 6 meses tras su aplicaciÛn, el investigador principal (AW) asistiÛ al Servicio de neonatologÌa todos los dÌas para asegurar que los diagramas de flujo se completaron correctamente y para optimizar la aplicaciÛn.
En conclusiÛn, a todas las matronas se les diÛ un cuestionario para determinar sus opiniones sobre el uso del enfoque AGN (ver Tabla 1). Para el control de calidad, se evaluaron 60 muestras randomizadas de los diagramas de flujo; 20 del inicio, medio y final del perÌodo de estudio para determinar tanto el cumplimiento en el llenado de los diagramas de flujo y en la alimentaciÛn apropiada del neonato bas·ndose en los Scores de Readiness.
RecuperaciÛn de los datos y an·lisis
Los siguientes datos fueron recuperados al inicio del estudio y despuÈs de la implementaciÛn : EG, peso de nacimiento (PN), raza, sexo, Edad postmenstrual en la primera NF , NF completa y alta. Las caracterÌsticas clÌnicas adicionales incluyen modo de parto, uso de esteroides prenatales, uso de surfactante, necesidad de ventilaciÛn mec·nica y ligadura del conducto arterioso persistente (PDA).
Los criterios de exclusiÛn fueron : neonatos dados de alta posteriormente con oxÌgeno domiciliario, los que requirieron sonda de gastrostomÌa, hemorragia intraventricular > grado II , 13 enterocolitis necrotizante > Etapa 2,14 cardiopatÌa congÈnita Û cualquier condiciÛn que interfiera con la capacidad de un niÒo para alimentarse, por ejemplo, paladar hendido. Se realizÛ un an·lisis de subgrupos para grupos con EG < 28 semanas, 28- 316 / 7 semanas y 32-336 / 7 semanas. Los outcomes primarios fueron Edad Postmenstrual en la primera NF, NF completa y al alta. El an·lisis se realizÛ usando programa SPSS. Tests T de 2 colas se utilizaron para datos continuos. CorrecciÛn de potenciales confundentes se realizÛ mediante an·lisis de regresiÛn lineal multivariable. Todos los valores se presentan como media ± desviaciÛn est·ndar.
Resultados
CaracterÌsticas generales
Trescientos nueve fichas fueron
analizadas y
despuÈs de las exclusiones se incluyen 153 neonatos en AGC 8alimentaciÛn guiada
por clÌnico) y 101 niÒos en
grupo AGN (alimentaciÛn guiada por neonato) (ver figura 2).
Las categorÌas de los subgrupos fueron las
siguientes : < 28 semanas de EG: 10 reciÈn nacidos en AGC y 13 bebÈs en
grupo AGN ; 28-316 / 7 semanas de EG: 60 y 31 niÒos en cada grupo,
respectivamente, y 32-336 / 7 semanas de EG: 83 y 57 niÒos en cada grupo,
respectivamente.
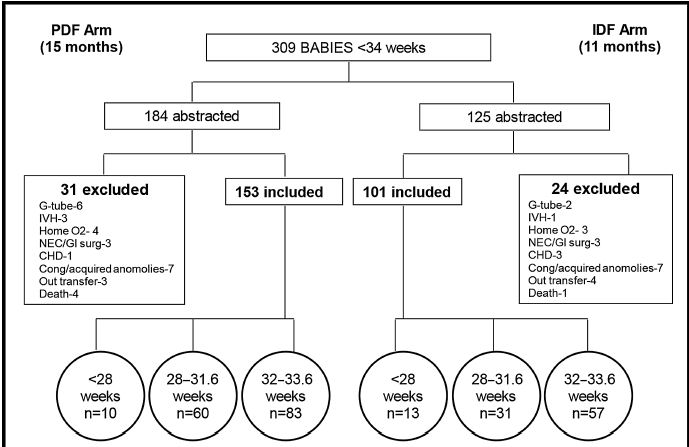
Figura 2.- Esquema que muestra los pacientes incluÌdos y excluÌdos durante el mÈtodo de alimentaciÛn guiada por clÌnico (PDF Û AGC) asÌ tambien como durante el mÈtodo guiado por el Neonato (IDF Û AGN ). Destaca el desglose en grupos < 28 semanas, 28ñ31 6/7 s y 32ñ33 6/7 semanas de E Gestacional.
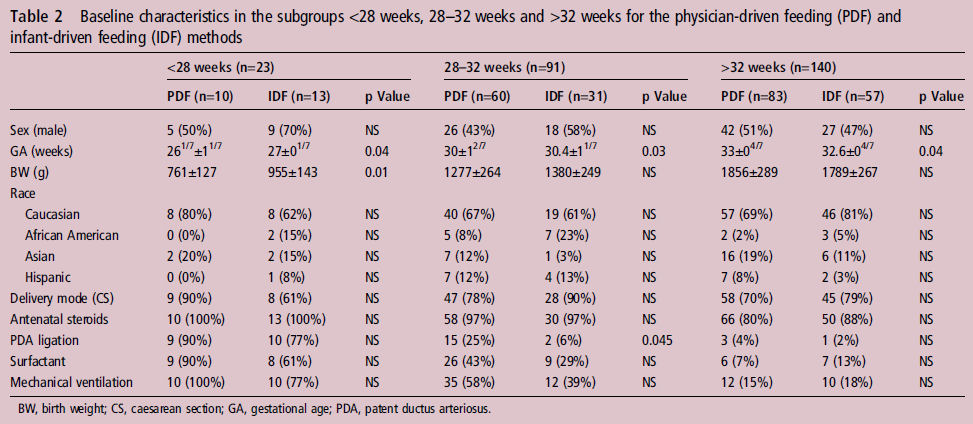
Para neonatos < 28 semanas EG , la EG y el peso de ncimiento fueron significativamente m·s bajos en la cohorte AGC que en la AGN . Para los neonatos 28-316 /7 semanas EG el peso de nacimiento no difiriÛ entre las cohortes, pero la EG fue de 4 dÌas menos en la cohorte AGC versus AGN. Para los reciÈn nacidos ≥ 32 semanas de EG, el PN no difiriÛ entre las cohortes, pero la EG fue de 1 dÌa mayor en cohorte AGC versus AGN . No hubo diferencias entre las cohortes para raza, tipo de parto, uso de esteroides prenatales, administraciÛn de surfactante o ventilaciÛn mec·nica. La ligadura de DAP (ductus) en el subgrupo de 28 a 31 semanas 6/7 EG fue diferente (p = 0,045) (tabla 2).
Edad postmenstrual a la primera NF y NF completa
No hubo diferencias en Edad postmenstrual a la primera NF entre cualquiera de los subgrupos. Sin embargo, hubo una diferencia significativa en edad postmenstrual a la NF completa en todos los subgrupos (tabla 3). Para los neonatos < 28 semanas de EG, el grupo AGN versus grupo AGC alcanzÛ NF completa 17 dÌas antes (37 4/7 versus 40 semanas, p = 0,03). Para neonatos 28-31 6/7 semanas EG , el grupo AGN versus grupo AGC alcanzÛ NF completa 11 dÌas m·s pronto (354/7 vs 371/7 semanas; p < 0,001, respectivamente) y para los niÒos ≥ 32 semanas EG , el grupo AGN versus grupo AGC alcanzÛ NF completa 3 dÌas antes (354/7 versus 351/7 vs semanas; p = 0,04).
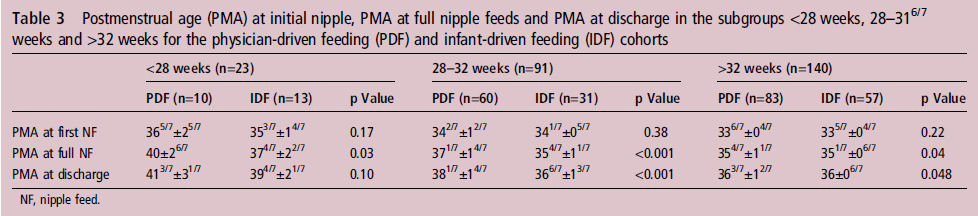
Edad postmenstrual al alta
Para los neonatos < 28 semanas de EG, no hubo diferencia en la edad postmenstrual al alta entre el grupo AGN versus grupo AGC (413/7 versus 394/7 semanas; p = 0,10). Para los neonatos 28 - 31 6/7 semanas EG , el grupo AGN versus grupo AGC fueron dados de alta 9 dÌas antes (366/7 versus 381/7 semanas; p < 0,001). Para los reciÈn nacidos ≥ 32 semanas EG , el grupo AGN versus grupo AGC fueron dados de alta 3 dÌas antes (36 semanas versus 363/7 semanas; p = 0,048) (ver tabla 3).
Controlando para confundentes
Se realizÛ un an·lisis de regresiÛn lineal multivariable para evaluar la significancia del plan de alimentaciÛn solo cuando se controla para Peso de nacimiento, Edad gestacional y sexo entre las cohortes. Para EG < 28 semanas, el plan AGN no permaneciÛ significativo para Edad postmenstural a NF completa Û al momento del alta. Para EG 28-31 6/7 semanas, el plan AGN se mantuvo significativamente asociado con alcance m·s precoz de NF completa y alta m·s precoz (p < 0,01 para ambos resultados). Para EG ≥ 32 semanas, el plan AGN Û FDI se mantuvo una influencia significativa en ambas Edades postmenstruales (PMA) a la alimentaciÛn total y al alta (p ≤ 0.01 para ambos resultados).
Cuestionarios
Treinta y ocho cuestionarios fueron completados por las matronas (n = 33), mÈdicos tratantes (n = 4) y Nutricionistas (n = 1). Las respuestas fueron favorables : 37/38 (97%) fueron positivas acerca del enfoque AGN ; 35/38 (92%) indicaron que el diagrama de flujo ayudÛ en la comprensiÛn de la capacidad Û de problema en la alimentaciÛn de un neonato ; 30/33 (91%) de las matronas indicaron que usar el diagrama de flujo no era una carga pesada de tiempo y 35/38 (92%) est· a favor de continuar el plan de AGN Û FDI en lugar de volver al mÈtodo AGC Û PDF (alimentaciÛn guiada por clÌnico) .
Control de Calidad y Aseguramiento de la calidad
En el perÌodo inicial tras la aplicaciÛn, el 75% de los formularios se llenaron por completo y se tomaron acciones correctas el 80% del tiempo. En el perÌodo intermedio, 75% fueron llenados completamente y se tomaron acciones correctas 95% de las veces. Al final, 85% de los formularios se llenaron por completo y acciones correctas se tomaron 95% de las veces.
DiscusiÛn
Este estudio demostrÛ que la aplicaciÛn de un plan AGN Û IDF (alimentaciÛn guiada por neonato) se asociÛ con un logro anterior de NF completa y alta m·s precoz en reciÈn nacidos prematuros < 34 semanas de EG. Este efecto fue m·s pronunciado en reciÈn nacidos ≥ 28 semanas. La NF inicial se intentÛ a la misma Edad postmenstrual para ambos mÈtodos en todos los subgrupos de edad gestacional. Sin embargo, los reciÈn nacidos en el grupo AGN Û FDI alcanzaron NF completa a una Edad postmenstrual significativamente m·s temprana.
La
capacidad para lograr NF completa m·s pronto en el grupo AGN Û FDI probablemente refleja el
hecho de que el mÈtodo AGC Û PDF puede tener progresiÛn de habilidad limitada al
no utilizar las seÒales del neonato para guiar el inicio y progresiÛn de
las alimentaciones. TambiÈn puede deberse al aumento de las oportunidades para
participar en las experiencias positivas de alimentaciÛn, ya que los reciÈn
nacidos en el grupo AGN (alimentaciÛn guiada por neonato) no tenÌan lÌmites
en la frecuencia y / o cantidad
de intentos diarios en base a pistas dadas por el neonato. Por el contrario, hubo algunos reciÈn
nacidos en la cohorte AGN que iniciÛ NF a una PMA (edad postmenstrual) m·s tarde de lo que habrÌa
sido predicho (> 35-36 semanas). Interesantemente , cuando estos niÒos
eventualmente mostraban buena disposiciÛn ("estaban listos"), ellos progresaban r·pidamente a alimentaciÛn
completa
y eran dados de alta poco despuÈs (datos no mostrados). En el enfoque PDF Û AGC
(alimentaciÛn guiada por el clÌnico) , estos neonatos deberÌan haber esperado para comenzar NF
a una Edad postmenstrual
predeterminado y "empujados" para hacerlo asÌ incluso si no mostraban la
disposiciÛn.
Una revisiÛn de la literatura indica un
gran interÈs en el establecimiento de protocolos de alimentaciÛn en base a la
disposiciÛn de un neonato (que "estÈ listo" ) o un estado de comportamiento, aunque pocos estudios han
evaluado el valor clÌnico de la utilizaciÛn de tal aproximaciÛn.4,5,15 McCain
y colaboradores realizaron un estudio randomizado que compara un mÈtodo AGC (PDF) con un mÈtodo
experimental (nutriciÛn no nutritiva durante 10 minutos antes de la alimentaciÛn y
evaluaciÛn de que el neonato estaba listo) y encontrÛ que el grupo
experimental alcanzÛ NF (alimentaciÛn por pezÛn Û chupete) completa 5 dÌas antes que el
grupo control.7 Kirk y cols 8 realizaron un pequeÒo estudio antes y despuÈs comparando 23 niÒos del
grupo control (enfoque PDF Û AGC) con 28 reciÈn nacidos experimentales (avances
de alimentaciones
basadas en seÒales de preparaciÛn y aumento de peso adecuado) y
encontraron que el grupo experimental alcanzÛ NF completa 6 dÌas antes de lo
que el grupo PDF Û AGC (AlimentaciÛn guiada por clÌnico).
Nuestros resultados de una disminuciÛn en el tiempo para lograr la NF completa son consistentes con ambos estudios. Sin embargo, ambos fueron limitados por los tamaÒos de muestra m·s pequeÒos, estaban sin subgrupos de categorÌas por EG y no examinaron el impacto sobre momento del alta. Varios estudios han demostrado que la NF completa es un importante modulador del alta.9,16,17 En nuestro estudio, los RN nacidos entre las 28 y 32 semanas en la cohorte AGN fueron a casa 9 dÌas antes, a pesar de que tendÌan a estar menos enfermos (DAP Û ductus asintom·tico , menos administraciÛn de surfactante) y los niÒos nacidos ≥ 32 semanas fueron dados de alta 3 dÌas antes que los del AGC. Las implicancias pr·cticas de reducciÛn en la duraciÛn de la estadÌa incluyen minimizar la separaciÛn de padres / bebÈ, menor exposiciÛn a infecciÛn iatrogÈnica y ahorros en dÛlares de atenciÛn mÈdica.
Si bien la adopciÛn del mÈtodo AGN (alimentaciÛn guiada por neonato)
fue efectiva, hubo muchos desafÌos para implementar tal cambio cultural en la UCIN. Hubo resistencia inicial entre las
matronas y mÈdicos. Muchas matronas consideraron un diagrama de flujo innecesario para evaluar la
preparaciÛn de un bebÈ ("si estaba listo") y consideraron que les llevarÌa mucho tiempo, mientras
que los mÈdicos se preguntaron si los prematuros podrÌan proporcionar de
forma fiable las seÒales Û pistas de alimentaciÛn. En ˙ltima instancia, las
matronas
informaron que gastaron menos tiempo de alimentaciÛn cuando se utiliza el enfoque
AGN Û FID. La consistencia de los diagramas de flujo indica que los bebÈs
prematuros son capaces de exhibir muestras de la preparaciÛn para el pezÛn para
guiar al clÌnico Û cuidador.
El diagrama de flujo es esencial para la
estandarizaciÛn de criterios objetivos para la preparaciÛn "estar listo") dado un cambio
frecuente de asignaciÛn de matrona de cabecera. Adem·s, el diagrama
de flujo ayudÛ a los padres a entender las complejidades involucradas en la
capacidad de un niÒo para NF (alimentaciÛn al pezÛn Û chupete) , lo cual a su vez mejora la comprensiÛn y la
satisfacciÛn. Una limitaciÛn importante de este estudio es que se trataba de un
estudio observacional, m·s bien que un estudio randomizado. Este diseÒo fue elegido
porque no pareciÛ prudente capacitar a matronas para alimentar a RN en base a
pistas, sÛlo para volver al mÈtodo PDF Û AGC despues de
randomizaciÛn. Aunque se controlÛ para factores de confusiÛn, siempre existe la
posibilidad de que existan algunas diferencias no controladas entre los grupos, tales
como cambios en la pr·ctica con el tiempo que pueden haber influÌdo en la capacidad
de alimentaciÛn.
Otra limitaciÛn son los diferentes tamaÒos muestrales entre las cohortes y los subgrupos. Los bebÈs nacidos con < 28 semanas fueron limitados en n˙mero debido a los criterios de exclusiÛn. Adem·s, este subgrupo es probable que tenga problemas de alimentaciÛn significativos relacionados con comorbilidades.17 Aunque hubo diferencias en EG en los grupos de niÒos m·s grandes, el mÈtodo AGN Û FDI mantuvo una influencia significativa en el tiempo para lograr la NF completa y el alta cuando se ajustÛ por factores de confusiÛn.
Por ˙ltimo, la introducciÛn de un protocolo de alimentaciÛn estandarizada por sÌ mismo podrÌa haber contribuido a alimentaciones m·s precoces independientemente de si el plan de alimentaciÛn era guiado por el neonato (AGN).
ConclusiÛn
Un enfoque FDI se asociÛ con un logro m·s precoz de NF completo y como consecuencia alta m·s precoz . Esto se logrÛ mediante un mÈtodo estandarizado, que el cual proporcionÛ una evaluaciÛn m·s objetiva, consistente y guiada por el neonato de la preparaciÛn para la NF. El cambio cultural en las pr·cticas de alimentaciÛn requiere tiempo, educaciÛn y un enfoque interdisciplinario para lograr el Èxito. Los beneficios incluyen una mayor satisfacciÛn de los padres y de los profesionales de la salud asÌ como tambien potencial reducciÛn de los costos hospitalarios.
Referencias
Zhang SH, Yip WK, Lim PF, et al. Evidence utilization project: implementation of kangaroo care at neonatal ICU. Pathology 2014;12:142ñ50.
Vasquez-Ruiz S, Maya-Barrios JA, Torres-Narvaes P, et al. A light/dark cycle in the NICU accelerates body weight gain and shortens time to discharge in preterm infants. Early Hum Dev 2014;12:S0378ñ3782.
Stokowski LA. Single family room NICU influences infant outcomes. Adv Neonatal Care 2013;13:228ñ9.
Premji SS, McNeil DA, Scotland J. Regional neonatal oral feeding protocol-changing the ethos of feeding preterm infants. J Perinat Neonatal Nurs 2004;18:371ñ84.
Shaker CS, Woida AM. An evidence-based approach to nipple feeding in a level III NICU: nurse autonomy, developmental care, and teamwork. Neonatal Netw 2007;26:77ñ83.
VandenBerg KA. Nippling management of the sick neonate in the NICU: the disorganized feeder. Neonatal Netw 1990;9:9ñ16.
McCain GC, Gartside PS, Greenberg JM, et al. A feeding protocol for healthy preterm infants shortens time to oral feeding. J Pediatr 2001;139:374ñ9.
Kirk AT, Alder SC, King JD. Cue-based oral feeding clinical pathway results in earlier attainment of full oral feeding in premature infants. J Perinatol 2007;27:572ñ8.
Gewolb IH, Vice FL, Schwietzer-Kenney EL, et al. Developmental patterns of rhythmic suck and swallow in preterm infants. Dev Med and Child Neurol 2001;43:22ñ7.
Siddell EP, Froman RD. A national survey of neonatal intensive care units: criteria used to determine readiness for oral feedings. J Obstet Gynecol Neonatal Nurs 1994;23:783ñ9.
Eichenwald EC, Blackwell M, Lloyd JS, et al. Inter-neonatal intensive care unit variation in discharge timing; influence of apnea and feeding management. Pediatrics 2001;108:928ñ33.
Ludwig S, Waitzman KA. Changing feeding documentation to reflect infant-driven feeding practice. Newborn Infant Nurs Rev 2007;7:155ñ60.
Volpe JJ. Intracranial hemorrhage: Germinal matrix-intraventricular hemorrhage. In: Neurology of the newborn. Ed: Volpe. 5th edn. Philadelphia, PA: WB Saunders, 2008:481ñ588.
Bell MJ, Ternberg JL, Feigin RD, et al. Neonatal necrotizing enterocolitis. Therapeutic decisions based upon clinical staging. Ann Surg 1978;187:1ñ7.
Crowe L, Chang A, Wallace K. Instruments to assess readiness to commence suck feeds in preterm infants: effects on time to establish full oral feeding and duration of hospitalization. Cochrane Database Syst Rev 2012:8(4): CD005586.
Bakewell-Sachs S, Medoff-Cooper B, Escobar GJ, et al. Infant functional status: the timing of physiologic maturation of premature infants. Pediatrics 2009;123e878ñ86.
Jadcherla SR, Wang M, Vijayapal AS, et al. Impact of prematurity and co-morbidities on feeding milestones in neonates: a retrospective study. J Perinatol 2010;30:201ñ8.