V.- Factores potenciales involucrados
Mayo - 2014
V.- Factores potenciales involucrados
Para tener una comprensión acabada de esta situación epidemiológica es necesario describir el problema desde una triple perspectiva: la del huésped ó paciente, del ambiente ó atención hospitalaria y finalmente del agente. Esta mirada es necesaria para evitar interpretaciones inadecuadas y para entender que la prevención de estos brotes requiere de intervenciones en múltiples frentes.
Factores del huesped ó paciente
El tipo de pacientes hospitalizados en el Servicio de Neonatología HPM es de alto riesgo debido a tratarse de prematuros con condición inmunológica inmadura y a las patologías que lo afectan y de mayor gravedad, por lo tanto concentra los factores de riesgo asociados a la infección por Estreptococo Agalactiae. Este tipo de pacientes hace propicio que la colonización por estreptococo agalactiae termine en enfermedad.
Estas condiciones están dadas porque:
Toda la IgG del feto y RN son de la madre y los niveles caen rápidamente posterior al nacimiento.
IgA secretora muy disminuída, tanto en los pulmones como en el sistema gastrointestinal.
Disminución vía alterna del complemento (C3). Falta opsonización cápsula polisacárida.
Rápido agotamiento de los depósitos de neutrófilos maduros medulares cuando hay exposición a una infección.
Estos neutrófilos tienen menor capacidad de adherencia y fagocitosis y menor capacidad bactericida.
Barreras naturales inmaduras. Especialmente piel e intestino.
Inmunidad mediada por linfocito T helper y NK (natural killer) alterada. Memoria inmunológica deficiente.
A mayor prematuridad más inmadurez inmunológica y mayor frecuencia de infecciones.
Hospitalización prolongada. Adquisición y colonización de flora bacteriana intrahospitalaria.
Factores ambientales-asistenciales
Varios factores de naturaleza ambiental y asistencial han contribuido al desarrollo de infecciones por Estreptococo Agalactiae en el Servicio de Neonatología HPM . Estos factores facilitan la diseminación del agente en el ambiente o su persistencia y la colonización de nuevos pacientes.
Sin orden jerárquico se comentan a continuación :
Procedimientos clínicos
Uso de catéteres intravenosos, tubos endotraqueales, días de ventilación mecánica, sonda pleural, sonda vesical.
Alimentación parenteral prolongada. Uso de lípidos, especialmente en pacientes quirúrgicos y menores de 32sem y/o < 1500grs
Punciones múltiples por vía periférica (pacientes difíciles de puncionar)
Recursos humanos :
Existe sólo una matrona supervisora para todo el Servicio de Neonatología (considerando 8 cupos de UCI, 17 de UTI, 6 de atención básica y además unidad de atención inmediata y puericultura) que pueda corregir las transgresiones en el cumplimiento en las normas de prevención en IAAS.
Por otro lado existe 1 Matrona para 15 cupos en UTI neonatal siendo que el estándar corresponde a 1 Matrona por 6 cupos.
Ello no permite que se modifique la cultura de trabajo y que se mantenga el riesgo de transmisión.
Aumento de personal nuevo
Hacinamiento y ausencia de concepto de unidad clínica.
El Servicio de Neonatología HPM fue construído antes que los conceptos de prevención de IAAS estuvieran plenamente desarrollados con la recomendación de minimizar la aglomeración de pacientes.
La mayor parte del Servicio tiene salas de hospitalización con 8 camas en cada una de ellas con distancias muy por debajo de lo recomendado , 1 metro , entre las unidades , hecho que facilita la transmisión cruzada.
La capacidad real de una de las salas de UCl neonatal es de 5, el que es superado a 6 en forma frecuente.
El índice ocupacional de UCI neonatal supera el 90%
El índice ocupacional de cuidados intermedios supera el 80%
Además hay que considerar que este Servicio de Neonatología es centro de referencia para el SS de Reloncaví y Chiloé y para patología neuroquirúrgica para la XI región.
Higiene de manos y cultura de prevención de IAAS.
La adherencia al lavado de manos antes y después de atender a cada paciente es alta, reflejado en el grado de cumplimiento en las supervisiones realizadas.
Restricción de insumos para salas con precauciones de contacto.
Los insumos necesarios para los pacientes bajo precauciones de contacto tales como delantales y guantes, están supeditados a un presupuesto fijo para las diferentes unidades clínicas, que es flexible ante cambios epidemiológicos.
Comité IAAS efectivo y capacitación personal de salud.
Existe un Comité de IAAS integrado por dos enfermeros/as contratados en jornada completa, equipo humano que mantiene vigilancia, supervisión y acciones correctivas en relación a IAAS.
Existen horas asignadas de médico epidemiólogo (8 horas semanales), pero son claramente insuficientes para poder analizar en forma apropiada la vasta tarea de un hospital complejo y hacer los análisis oportunos sobre el brote, los que como se demostró, aún requieren dedicación.
Existe médico pediatra infectólogo con 4 horas asignadas.
Finalmente, se realiza capacitación en prevención de IAAS en la orientación de funcionarios nuevos por Supervisora de Neonatología. No así con internos y becados por insuficientes horas de la Matrona Supervisora.
Auxiliares de aseo y limpieza de equipos médicos.
El aseo del servicio que corresponde a lavado de lavamanos, pisos, vidrios y superficies no clínicas (ej. escritorios) está a cargo de auxiliares de servicio que cumplen numerosas otras tareas.
El aseo se realiza en forma manual, con bajo nivel de supervisión por no contar con más horas de Supervisora y con posibilidades de errores en su limpieza y desinfección.
No se cuenta con auxiliar de servicio en sistema de turno.
Estos factores contribuyen a la persistencia del agente en el ambiente.
El aseo de la unidad del paciente al igual que el de los equipos médicos (ventilador mecánico, bombas de infusión, etc) es realizada por Técnico Paramédico y supervisado por Matrón/a de turno.
Control sobre el consumo de antimicrobianos y dotación de médicos infectólogos.
El control sobre el consumo de antimicrobianos en pacientes adultos lo realiza médico microbiólogo, con 8 hrs asignadas.
En el área pediátrica - neonatal lo realiza infectóloga infantil con 4 horas asignadas
Desinfección ambiental.
Los auxiliares de servicio de neonatología han sido capacitados en este tema.
No existe auxiliar de servicio en sistema de turnos lo que significa no contar con personal para aseo ambiental, especialmente del lavado de lavamanos.
Todos estos factores facilitan la persistencia y diseminación de éste y otros agentes y se agravan por la ausencia de roles supervisores suficientes entre el personal clínico y ante las labores de los auxiliares de aseo.
La desinfección ambiental se realiza con hipoclorito de Na.
Factores del agente
Streptococcus agalactiae es una bacteria estreptococo del grupo B (SGB), gram positivo, beta-hemolítico, catalasa negativo, oxidasa negativo y anaerobio facultativo.
Se puede encontrar en el aparato digestivo, urinario y genital de los adultos.
Aunque una infección por SGB normalmente no ocasiona problemas a las mujeres sanas antes del embarazo, puede provocar una enfermedad grave a la madre y al recién nacido durante la gestación y después del parto.
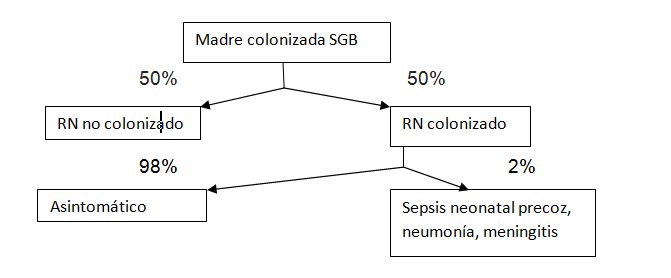
Es el germen causal de sepsis letal neonatal más frecuente, potencialmente prevenible.
Entre el 10 y 30% de las embarazadas portarían el SGB, 1 a 2% de los RN de éstas adquirirán una sepsis por SGB, cuya letalidad se estima entre un 5 a 20%.
Si la bacteria se localiza en el líquido amniótico, el riesgo de sepsis neonatal puede alcanzar hasta un 50%.
En general, la epidemiología de la infección perinatal por SGB no parece ser diferente en nuestro país, lo que significa que alrededor de 800 nińos son afectados anualmente, con 50 - 100 muertes neonatales atribuibles al SGB.
Se envió muestras bacteriológicas al Instituto de Salud Pública para identificación de los serotipos.
Es recomendable continuar con la caracterización clínica del brote para evaluar la evolución de los pacientes.

Puerto Montt , 30 mayo del 2014