Videodeglución
Diciembre 2018
Estudios de
deglución en prematuros : indicaciones e interpretación
Kathryn Davidson Harvard University, Cambridge, MA
Caso
Vea el video clip (Video 1) que muestra los resultados de un estudio de video
deglución fluoroscópica (también conocido como estudio de deglución con bario modificado).
El escenario clínico más probable del
neonato en este video es :Un recién nacido prematuro de 29 semanas con edad posmenstrual de 41 semanas que actualmente recibe presión positiva continua en las vías respiratorias.
Un recién nacido prematuro de 33 semanas con edad postmenstrual de 42 semanas con desaturación con alimentación y que requiere oxígeno suplementario.
Prematuro tardío con síndrome de Prader-Willi ahora a las 43 semanas que todavía no está manteniendo un estado de vigilia para alimentarse.
Neonato a término
que es alimentado
con un pezón de flujo rápido.
Discusión
El estudio videofluoroscópico de deglución (VD), también conocido como estudio de deglución con bario modificado, es una forma de evaluación instrumental de la función de la deglución. Se realiza en el departamento de radiología por un Fonoaudiólogo en colaboración con un radiólogo; por lo tanto, el paciente debe estar estable para permitir su traslado al Servicio de Rayos.
Los cuidadores del neonato y la matrona también pueden estar presentes y, a menudo, participar en el estudio alimentando al bebé.
El siguiente videoclip (Video 2)
es un ejemplo de un estudio "normal", que demuestra la integración adecuada del
patrón de succión , deglución , respiración
con succión para deglución
, inicio oportuno de
la deglución y protección intacta de la vía aérea desde arriba;
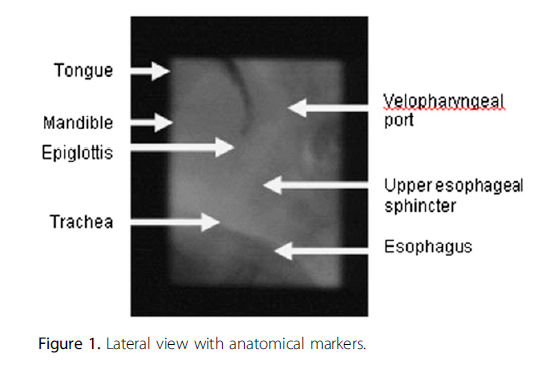
los marcadores
anatómicos se muestran en la Figura 1.

Hay 3 propósitos principales para realizar una Videdodeglución :
Definición de la naturaleza y fisiopatología del trastorno de deglución.
Provocar el sistema de deglución para tratar de demostrar el síntoma de disfagia (ej; asegurar que el final de la alimentación esté documentado por fluoroscopia en un paciente que muestra constantemente una dificultad al final de la alimentación)
Identificación de estrategias compensatorias para facilitar el mejor desempeño del paciente para que se pueda desarrollar un protocolo de manejo (Benson y Tuchmann D, 1994).
Aunque la aspiración puede ser
demostrada por una videodeglución , es importante entender que la presencia o ausencia de aspiración no es el único propósito de una videodeglución. Existen muchas consideraciones para determinar si un paciente es un candidato apropiado para una Videodeglución que incluye, pero no se limita a : edad postmenstrual, estabilidad fisiológica, status respiratorio y comorbilidades (Tabla).
Tabla .- Consideraciones para determinar la idoneidad de un estudio de videodeglución en un recién nacido
|
Edad postmenstrual |
Es posible que pacientes menores de 38 semanas de edad posmenstrual no demuestren que están preparados para alcanzar la alimentación oral completa. |
|
Esperar 1–2 semanas para maduración adicional mientras se implementan intervenciones de alimentación para mejorar la coordinación podría evitar con éxito la exposición a la radiación. |
|
|
Estabilidad fisiológica y status respiratorio |
Los neonatos deben mantener un estado de calma / vigilia para la alimentación oral. |
|
Los neonatos deben ser destetados a aire ambiental o a cánula nasal de flujo bajo, ya que la alimentación mientras recibe presión positiva continua en vías respiratorias aumenta significativamente el riesgo de penetración en laringe (es decir, material que ingresa a vía aérea superior pero que permanece por sobre el nivel de pliegues vocales verdaderos y sale al completar la deglución) y eventos de aspiración (Ferrara et al, 2017). |
|
|
Comorbilidades |
Los neonatos con comorbilidades múltiples tienen mayor riesgo de tener dificultades con la progresión de la alimentación oral (Jadcherla et al, 2010; Dodrill et al, 2008). |
|
Los pacientes con enfermedades respiratorias crónicas, lesiones neurológicas, anomalías de las vías respiratorias, cardiopatías congénitas, etc. tienen un mayor riesgo de aspiración y, por lo tanto, los médicos deben tener un umbral más bajo para buscar VFSS en estas poblaciones. |
|
|
Respuesta a intervenciones en su cuna |
Las siguientes intervenciones terapéuticas mejoran la coordinación del patrón de succión-deglución-respiración y pueden aliviar la necesidad de una evaluación instrumental con exposición a radiación : |
|
• Posicionamiento: envolver al neonato en una posición corporal flexionada optimiza su organización y la alineación neuronal para la estabilidad general durante la alimentación (Clark et al, 2007; Thoyre et al, 2012). |
|
|
Colocar al neonato en posición elevada acostado de lado (decúbito lateral fowler ) promueve una mayor estabilidad fisiológica con un mejor manejo del bolo para una respiración autorregulada y menor variabilidad en saturación de oxígeno, frecuencia cardíaca y frecuencia respiratoria (Thoyre et al, 2012; Clark et al, 2007). |
|
|
• Velocidad de flujo: los chupetes de flujo más lento mejoran la estabilidad fisiológica durante la alimentación y optimizan la integración de la respiración y la deglución (Chang et al, 2007; Ross y Brown, 2002). |
|
|
• Estimulación externa: la estimulación se refiere a inclinar el pezón o chupete hacia el paladar para detener el flujo de líquido o retirar completamente el pezón o chupete de la boca del bebé. Esto proporciona soporte externo para la integración de la respiración y mejora la resistencia y la estabilidad fisiológica del bebé (Law-Morstatt et al, 2003). |
Además, muchas intervenciones de alimentación realizadas al lado de la cuna pueden mejorar la coordinación del patrón de succión-deglución -respiración y, por lo general, deben intentarse primero antes de indicar la Videodeglución.
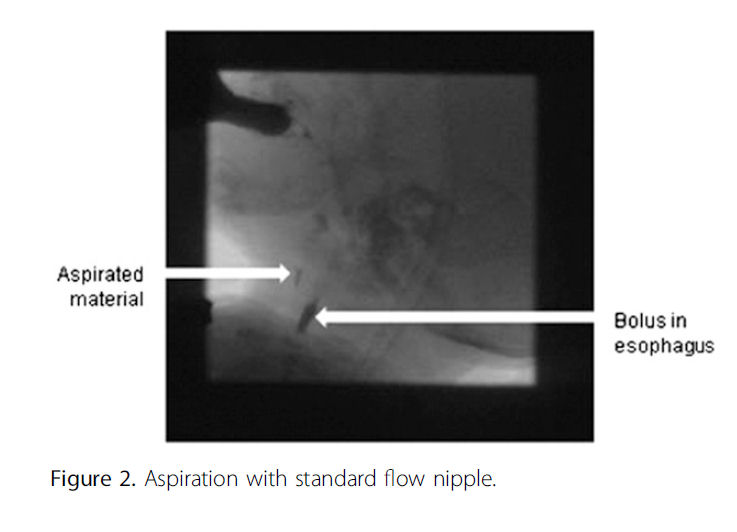
El paciente en el caso (Video 1) presenta un patrón inmaduro de succión-deglución - respiración, lo que causa aspiración eventual de líquido a través de un chupete de flujo estándar ; esta aspiración se muestra en la Figura 2. La coordinación de este paciente mejoró significativamente con un flujo más lento (es decir, flujo de prematuros del Dr. Brown), sin más episodios de penetración o aspiración laríngea.
Este caso demuestra la necesidad de evaluar el cambio en la función de la deglución a través del tiempo, debido a que la mayoría de los prematuros exhiben un empeoramiento de la coordinación a medida que avanza la alimentación, lo que causa mayor riesgo de dirección equivocada de los bolos. El uso de un chupete de flujo más lento en este caso elimina la necesidad de espesamiento , lo cual viene acompañado de factores de riesgo asociados que incluyen problemas gastrointestinales (por ejemplo, mayor riesgo de enterocolitis necrotizante para algunos tipos de agentes espesantes, estreñimiento, cambio de composición nutricional), mala resistencia y variabilidad en la viscosidad.
Este bebé puede lograr una alimentación oral completa utilizando el chupete de flujo de prematuros y puede ser apropiado para el avance clínico a medida que madura, con la consideración de repetir la videodeglución en caso de que surja algún signo o síntoma relacionado con aspiración.
El
video 3 muestra a un niño con
disfagia orofaríngea más grave caracterizada por la desccordinación del patrón
de succión nutritiva y aspiración silenciosa
e importante con líquidos tanto
delgados como espesados. Las intervenciones realizadas en la cabecera de la
cama, incluidos los ajustes posicionales,
velocidades de flujo más lentas y la
estimulación externa, no resolvieron los eventos apneicos y bradicárdicos
del bebé. Por lo tanto, también se intentó un ensayo de espesamiento
durante el estudio.
Los líquidos espesados a menudo se prueban cuando otras estrategias no
tienen éxito porque el espesamiento disminuye la velocidad del flujo de
líquido y aumenta
el imput sensorial.
Sin embargo, este caso enfatiza la
importancia de recopilar información instrumental de la función de deglución
en recién nacidos en riesgo en lugar de implementar pruebas empíricas de
espesamiento. Aunque esta estrategia de
no realizar una Videodeglución
puede
ser beneficiosa más adelante en la infancia y durante la infancia, la
mayoría de los recién nacidos prematuros y a término con disfagia aspiran en
silencio (es decir, no tienen una respuesta protectora contra la tos).
El espesamiento empírico habría conducido a una aspiración silenciosa de líquidos espesados al mismo tiempo de introducir los riesgos asociados con el espesamiento. Este paciente requerirá medios de nutrición no orales y probablemente se beneficiaría de la estimulación oral mientras tanto para mantener el interés y prevenir la aversión oral, lo que podría incluir el uso de chupetes secos o chupetes durante las alimentaciones en bolo nasogástrico.
Respuesta correcta
B. Un recién nacido prematuro de 33 semanas con edad postmenstrual de 42 semanas con desaturaci
ones con la alimentación y que requiere oxígeno suplementario.
Suggested Readings
Benson J, Tuchmann D. Other diagnostic tests used for evaluation of swallowing disorders. In: Tuchmann D, Walter E, eds. Disorders of Feeding and Swallowing in Infants and Children: Pathophysiology, Diagnosis and Treatment. San Diego, CA: Singular; 1994:201–209
Chang YJ, Lin CP, Lin YJ, Lin CH. Effects of single-hole and cross-cut nipple units on feeding efficiency and physiological parameters in premature infants. J Nurs Res. 2007;15(3):215–223
Clark L, Kennedy G, Pring T, Hird M. Improving bottle feeding in preterm infants: investigating the elevated sidelying position. Infant. 2007;3:154–158. Available at: http://www.infantjournal.co. uk/pdf/inf_016_ife.pdf. Accessed November 8, 2017
Dodrill P, Donovan T, Cleghorn G, McMahon S, Davies PS. Attainment of early feeding milestones in preterm neonates. J Perinatol. 2008;28(8):549–555
Ferrara L, Bidiwala A, Sher I, et al. Effect of nasal continuous positive airway pressure on the pharyngeal swallow in neonates. J Perinatol. 2017;37(4):398–403
Jadcherla SR, Wang M, Vijayapal AS, Leuthner SR. Impact of prematurity and co-morbidities on feedingmilestones in neonates: a retrospective study. J Perinatol. 2010;30(3):201–208
Kirk AT, Alder SC, King JD. Cue-based oral feeding clinical pathway results in earlier attainment of full oral feeding in premature infants. J Perinatol. 2007;27(9):572–578
Law-Morstatt L, Judd DM, Snyder P, Baier RJ, Dhanireddy R. Pacing as a treatment technique for transitional sucking patterns. J Perinatol. 2003;23(6):483–488
Ross ES, Browne JV. Developmental progression of feeding skills: an approach to supporting feeding in preterm infants. SeminNeonatol. 2002;7(6):469–475
Thoyre SM, Holditch-Davis D, Schwartz TA, Melendez Roman CR, Nix W. Coregulated approach to feeding preterm infants with lung disease: effects during feeding. Nurs Res. 2012;61(4):242–251