Variabilidad mínima y Meconio
Agosto 2018
Variabilidad mínima y meconio
Kafui A. Demasio NeoReviews 2017
Traducción Dr Gerardo Flores H Pediatra Neonatólogo Puerto Montt Chile
Monitoreo Electrónico Fetal
En 2008, ACOG, NICHD y la Sociedad de
Medicina Materno-Fetal revisaron y actualizaron las definiciones de patrones de
frecuencia cardíaca fetal (FCF), interpretación y recomendaciones de
investigación. A continuación se presenta un resumen de las definiciones de la
terminología y asunciones encontradas en el reporte del taller NICHD 2008. Los
valores normales para los valores de gas del cordón umbilical arterial y las
indicaciones de acidosis se definen en
Tabla 1.
Asunciones del Taller NICHD
Las definiciones se desarrollan para interpretación visual, asumiendo que tanto la FCF como los registros de actividad uterina son de calidad adecuada.
Las definiciones se aplican a los trazados generados por dispositivos de monitoreo internos o externos
Los Patterns periódicos se diferencian en función de la forma de onda, abrupta o gradual (por ejemplo, las desaceleraciones tardías tienen un inicio gradual y las desaceleraciones variables tienen un inicio abrupto).
La variabilidad a largo y corto plazo se evalúa visualmente como una unidad
La edad gestacional del feto se considera al evaluar los patrones
Los componentes de FCF no ocurren solos y generalmente evolucionan con el tiempo.
D
efiniciones
FCF basal
FCF promedio aproximada redondeada a incrementos de 5 latidos / min en un segmento de trazado de 10 minutos, excluyendo aceleraciones y desaceleraciones, los períodos de variabilidad marcada y los segmentos de linea de base que difieren en > 25 latidos / min.
En el segmento de 10 minutos, la duración mínima de línea de base debe ser de al menos 2 minutos (no necesariamente contiguos) o la línea de base para ese segmento es indeterminada.
Bradicardia es una línea base de < 110 latidos / min
Taquicardia es una línea base de > 160 latidos / min
Línea de base sinusoidal tiene un patrón ondulado similar a una onda sinusoidal suave, con ondas que tienen frecuencia y amplitud regulares
Variabilidad de línea de base
- CF basal de ≥ 2 ciclos por minuto, las fluctuaciones son irregulares en amplitud y frecuencia, las fluctuaciones se cuantifican visualmente como la amplitud a través del peak a través en latidos por minuto
Fluctuaciones en la F
Clasificación de la variabilidad :
Ausente: rango de amplitud es indetectable
Mínima: rango de amplitud es mayor que indetectable a 5 latidos / min.
Moderada : rango de amplitud es 6 - 25 latidos / min
Marcada : rango de amplitud es > 25 latidos / min
Aceleraciones
- base determinada más recientemente.
Aumento abrupto de FCF por encima de la línea de
Inicio a peak de aceleración es < 30 segundos, acmé es ≥ 15 latidos / min por encima de la línea base determinada más recientemente y dura ≥ 15 segundos, pero < 2 minutos.
- acmé ≥ 10 latidos/minuto sobre la línea de base determinada más recientemente durante ≥ 10 segundos.
Antes de las 32 semanas de gestación, las aceleraciones se definen por un
- ≥ 2 minutos pero < 10 minutos
La aceleración prolongada dura
Desaceleraciones tempranas
Disminución gradual de FCF (inicio a nadir ≥ 30 segundos) por debajo de la línea de base determinada más recientemente, con nadir coincidente con la contracción uterina
También se considera un patrón periódico.
De
saceleraciones tardías
Disminución gradual de FCF (inicio a nadir ≥ 30 segundos) por debajo de la línea base determinada más recientemente, con nadir después del peak de contracciones uterinas
Se considera un patrón periódico porque ocurre con las contracciones uterinas.
Desaceleraciones Variables
Disminución abrupta en FCF (inicio a nadir < 30 segundos)
Disminución es ≥ 15 latidos / min por debajo de la línea base determinada más recientemente con una duración ≥ 15 segundos pero < 2 minutos
Puede ser episódico (ocurre sin contracción) o periódico
Desaceleraciones prolongadas
Disminución de FCF ≥ 15 latidos / min por debajo de línea de base determinada más recientemente con duración ≥ 2 minutos, pero < 10 minutos desde el inicio al retorno a la línea de base
Las desaceleraciones se denominan tentativamente recurrentes si ocurren con ≥ 50% de las contracciones uterinas en un período de 20 minutos
Las desaceleraciones que ocurren con <50% de las contracciones uterinas en un segmento de 20 minutos son intermitentes
Pattern Sinusoidal de FCF
Patrón ondulado aparentemente sinusoidal, liso y visualmente evidente en la línea de base con una frecuencia de ciclo de 3 a 5 por minuto que persiste durante ≥ 20 minutos.
Contrac
ciones Uterinas
- as como Número de Contracciones en una ventana de 10 minutos, promediado durante 30 minutos
Cuantificad
- ≤ 5 contracciones en 10 minutos
Normal:
- quisístole : > 5 contracciones en 10 minutos
Ta
Interpretación
Se ha recomendado un sistema de interpretación de 3 niveles de FCF de la siguiente manera :
Trazados FCF categoría I : Normal, fuertemente predictivo de estado ácido-base fetal normal y requiere cuidado de rutina.
Estos trazados incluyen lo siguiente :
Línea de base: 110 a 160 latidos / min
Variabilidad línea de base de FCF : Moderada
Desaceleraciones tardías o variables: Ausente
Deceleraciones tempranas: presente o ausente
Aceleraciones: presente o ausente
Trazados FCF categoría II : indeterminados, requieren evaluación y vigilancia continua y reevaluación.
Los ejemplos de estos trazados incluyen los siguientes :
Bradicardia no acompañada de variabilidad ausente
Taquicardia
Variabilidad mínima o marcada de la línea base
Variabilidad ausente sin desaceleraciones recurrentes
Ausencia de aceleraciones inducidas después de estimulación fetal
Desaceleraciones variables recurrentes con variabilidad mínima o moderada
Desaceleraciones prolongadas
Deceleraciones tardías recurrentes con variabilidad moderada
Deceleraciones variables con otras características, tales como retorno lento a línea de base
Trazados FCF Categoría III : Anómalos, predictivos de estado ácido-base fetal anormal y requieren intervención inmediata.
Estos trazados incluyen:
Variabilidad ausente con cualquiera de los siguientes :
Deceleraciones tardías recurrentes
Deceleraciones variables recurrentes
Bradicardia
Pattern sinusoidal
Datos de :
Macones GA, Hankins GDV, Spong CY, Hauth J, Moore T. El 2008 Instituto Nacional de Salud Infantil y Desarrollo Humano reporte del taller sobre el monitoreo fetal electrónico. Obstet Gynecocol. 2008; 112: 661-666 y
American College of Obstetricians and Gynecologists. Monitoreo del ritmo cardíaco fetal intraparto: nomenclatura, interpretación y principios generales de manejo. ACOG Practice Bulletin No. 106. Washington, DC: Colegio Estadounidense de Obstetras y Ginecólogos; 2009.
Presentación
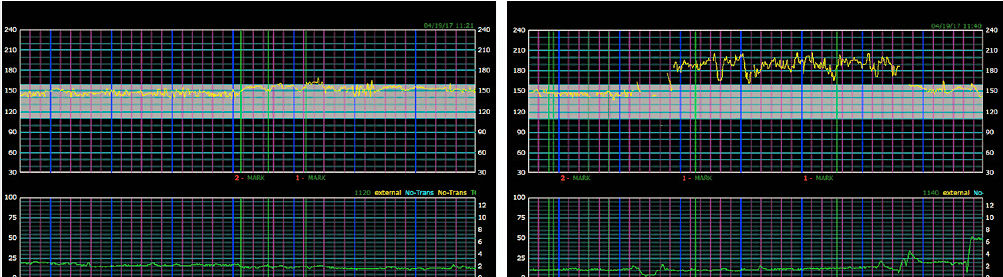
Embarazada de 25 años de edad G0 P0 A3 derivada al Centro de Evaluación Materno Fetal (MFAC) a las 38 5/7 semanas de gestación para vigilancia fetal por diagnóstico de diabetes mellitus gestacional (DMG). La DMG era controlada con dieta y los valores de glucosa en domicilio eran revisados por nutricionista e informados como excelentes. El resultado del Test no estresante realizado en su primera visita al MFAC se muestra en Figura 1.

Figura
1.-
Trazado de
monitoreo fetal
electrónico
1.
Los hallazgos en Figura 1 son los siguientes :
FCF línea de base : 145 latidos / min
Variabilidad: Moderada
Aceleraciones
Deceleraciones: no
Contracciones: no
- Interpretación: Reactivo (Categoría 1)
El score de Perfil Biofísico fue 10/10 y el índice de líquido amniótico fue de 13 cm. Ella fue evaluada por Matrona perinatal y se citó a control en 1 semana.
Al regresar a Centro de Evaluación Materno Fetal la semana siguiente, se encontró el trazado de FCF que se muestra en Figura 2 y Matrona perinatal llevó al paciente a la Unidad de Trabajo de parto y Parto.
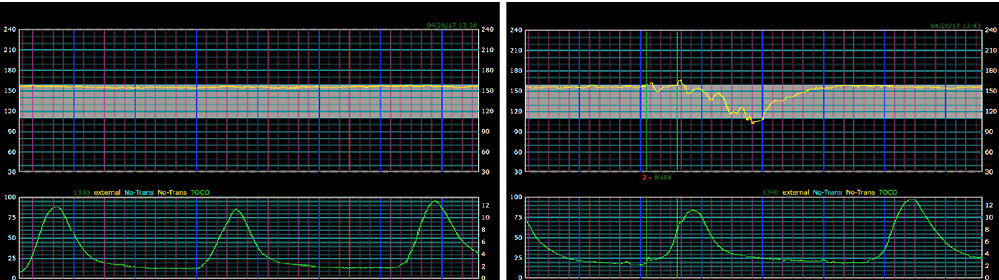
Figure 2.
- Trazado de monitoreo fetal electrónico 2.
Hallazgos en Figura 2 son :
55 latidos / min
FCF línea de base : 1
Variabilidad: M
Aceleraciones
Decelera
Contrac
Interpreta
Nuestra paciente nulípara
inició control prenatal a las 14 semanas de gestación y tuvo un total de 10
controles prenatales. Ella informó una historia remota de asma sin intubaciones
ni
hospitalizaciones y no tomaba ningún otro medicamento salvo vitaminas
prenatales. Ella tuvo 3 abortos no provocados en primer trimestre sin
complicaciones, todos las cuales ocurrieron antes de las 8 semanas de gestación.
En exámenes de laboratorio prenatales destacaba un antígeno de
superficie positivo del virus de hepatitis B (VHB). La paciente tenía un
antígeno y anticuerpo del core del VHB negativo, un antígeno y anticuerpo del
VHB negativo y carga viral indetectable. Dados estos hallazgos, se pensó que
era portadora crónica de VHB, o el resultado era falso positivo. El Rh
de la paciente era negativo y recibió profilaxis con Rhogam.
Se realizó una prueba de tolerancia a glucosa (TTG) a las 26 5/7 semanas de
gestación, que mostró una concentración de glucosa de 171 mg / dL . Sin embargo,
el TTG de 3 horas no se completó hasta la semana 33 5/7 y mostró
un valor resultante de glucosa en ayunas de 83 mg / dL , nivel de
glucosa de 1 hora de 194 mg / dL , nivel de glucosa 2- horas de
207 mg / dL y nivel de glucosa de 3 horas de 133 mg / dL . El cultivo de Streptococcus del grupo B del tercer trimestre fue
negativo y Ecografía realizada a las 35 3/7 semanas de gestación
mostró un feto con crecimiento adecuado con peso fetal estimado de 2.815 g
e índice de líquido amniótico de 17.6 cm.
En 30 minutos, la paciente (a los 39 5/7 semanas de gestación) llegó al departamento de Trabajo de parto y parto y el equipo de admisión completó la evaluación inicial. Su evaluación reveló lo siguiente : presión arterial 106/62 mm Hg, pulso 100 latidos / min, temperatura normal, índice de masa corporal de 31 y trazado FCF que se muestra en Figura 3.
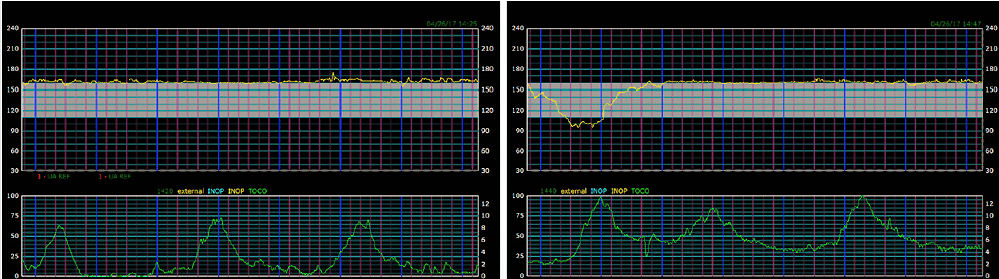
Figur
a 3.- Trazado de monitoreo fetal electrónico 3.
Hallazgos en Figura 3 son :
FCF linea de base : 160 latidos/min
Variabilidad : Moderada
Aceleraciones : No
Deceleraciones : Variable
Contracciones : Every 2-3 minutes
Interpretación : Categoria 2.
La paciente estaba
visiblemente incómoda con las contracciones y el examen del cuello uterino
reveló que tenía una dilatación de 4 cm, borrado 80% y el vértice estaba
en estación -1.
El peso fetal estimado actual es 3.200 g y la pelvis materna
se evaluó como adecuada para parto vaginal. Los examenes de laboratorio al
ingreso estaban dentro de límites normales y el equipo obstétrico realizó
diagnóstico de trabajo de parto inicial con trazado de categoría 2.
Se estableció un plan de observación expectante de evolución del trabajo de parto, pero se obtuvo el consentimiento de la paciente para parto por cesárea en caso de que requiriera un parto urgente. Se colocó catéter epidural sin medicación. Recibió bolos de líquidos por vía intravenosa y oxígeno por máscara facial.
La ruptura espontánea de las membranas ocurrió 1 hora y media después del ingreso, y se observó que el líquido amniótico era "meconio en partículas de color verde". El trazado de FCF después de ruptura espontánea de membranas se muestra en Figura 4.
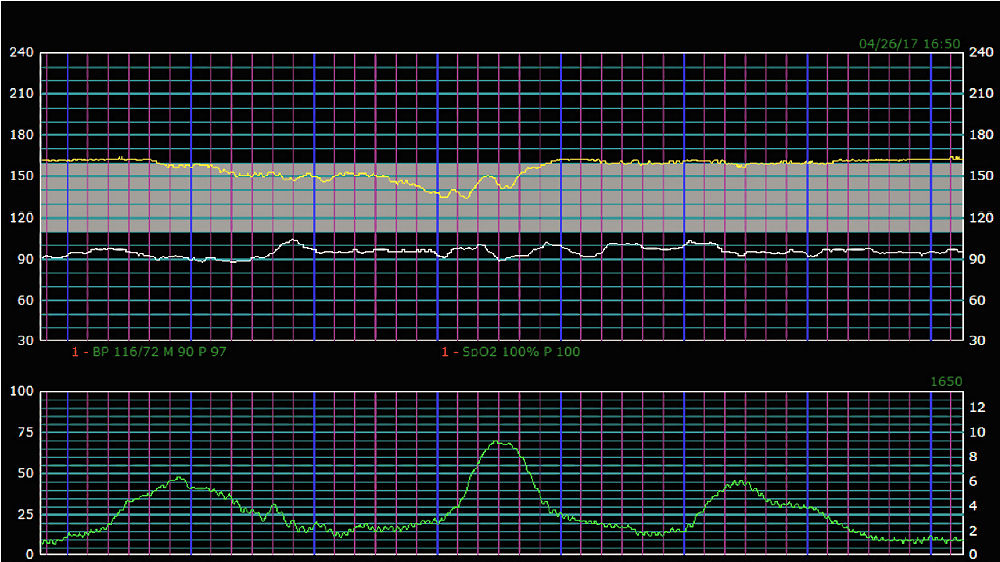
Figur
a 4.- Trazado de monitoreo fetal electrónico 4
Hallazgos en Figura 4 son :
FCF basal : 160 beats/min
Variabilidad : Minimal
Aceleraciones: No
Deceleracion: Variable
Contracciones : cada 2-3 minutes
Interpretacion: Categoría 2.
Se consideró la colocación de un electrodo en cuero cabelludo fetal; sin embargo, debido al antígeno de superficie VHB positivo, el equipo obstétrico decidió no utilizar este enfoque. Un examen vaginal 2 horas después del ingreso reveló que el cuello uterino estaba dilatado en 6 cm, borrado en 90% y vértice estaba ubicado en estación 0. El trazado de FHF en este momento se muestra en Figura 5.
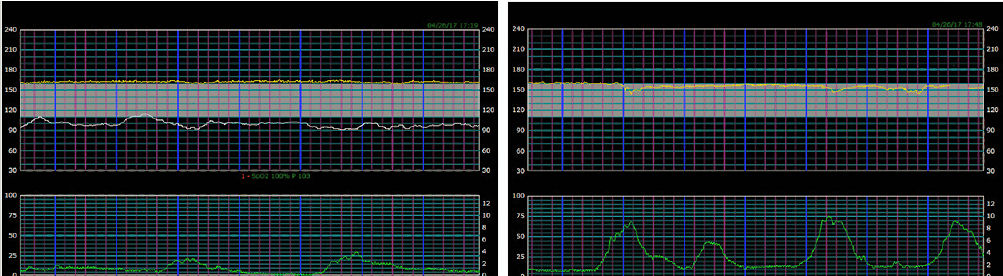
Figure 5.- Trazado de monitoreo fetal electrónico 5.
Hallazgos en Figura 5 son :
FCF basal : 165 beats/min
Variabilidad : Mínimaa
Aceleraciones: No
Contracciones : cada 2-3 minutes
Interpretación : Categoría 2.
El Trabajo de parto continuó con trazado de FCF categoría 2 y variabilidad mínima. Cinco horas después del ingreso la paciente informó el "impulso de pujar" y el trazado de FHF se muestra en Figura 6.
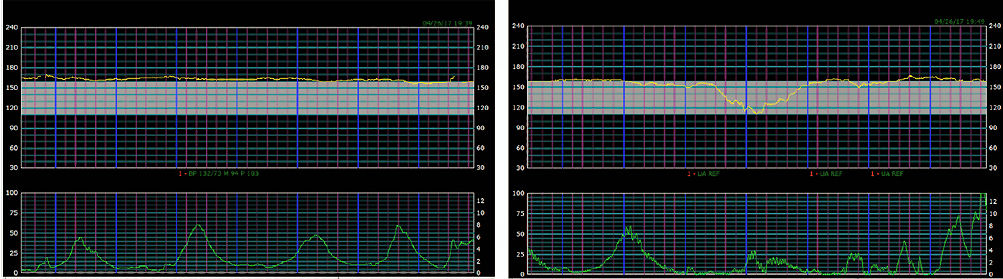
Figure 6.- Trazado de monitoreo fetal electrónico 6
Hallazgos en Figura 6 son :
FCF basal : 165 y 160 latidos /min
Variabilidad : Mínima
Aceleraciones: No
Deceleración : Variable
Contracciones : Every 2 minutes
Interpretación : Categoría 2.
El examen del cuello uterino reveló 10 cm de dilatación, 100% borrado y vértice en estación + I. La segunda etapa del trabajo de parto duró 40 minutos y el trazado de FCF para segunda etapa se muestra en Figura 7. El equipo neonatal estaba presente para el parto.
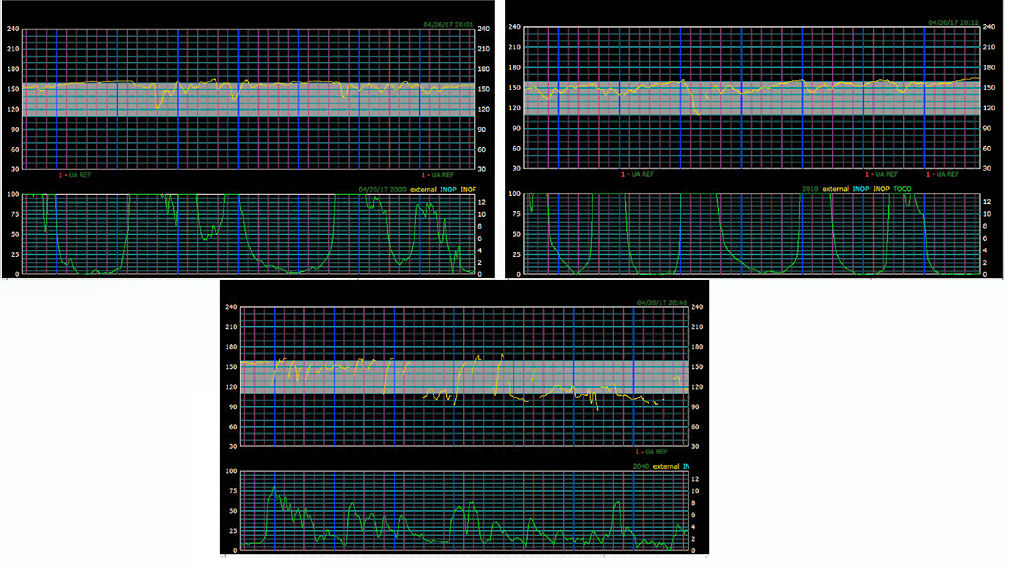
Figure 7.- Trazado de monitoreo fetal electrónico 7.
Hallazgos en Figura 7 son :
FCF basal : 160 latidos/min
Variabilidad : Moderada
Aceleraciones: No
Deceleraciones: Variable
Contracciones : cada 2 minutos
Interpretación : Categoria 2.
Nace bebé
femenina con meconio espeso. La neonato fue entregado al equipo neonatal
para reanimación. La bebé inicialmente no estaba vigorosa pero respondió
a la estimulación y al primer minuto después del nacimiento, la bebé estaba vigorosa.
Scores Apgar al 1 y 5 minutos fueron 8 y 9, respectivamente.
Los gases de cordón umbilical se muestran en Tabla 2. La RN pudo permanecer con la madre para contacto piel a piel y luego se trasladó a la sala de recién nacidos.
El tercer trazado en la
parte inferior de la figura muestra la transición desde segunda etapa al
parto, donde la cardiografía fetal es indiscriminada.
Las gran mayoría de los
trazados de FCF durante el trabajo de parto se etiquetan como categoría 2 y son
indeterminados para predecir el resultado fetal. Aunque los trazados de FCF categoría 2 son
prevalentes, la mayoría son tranquilizadores debido a la
presencia de una variabilidad de línea de base moderada. La variabilidad mínima debe
impulsar la investigación rápida de su causa y debe iniciarse reanimación fetal intrauterina con la intención de maximizar la perfusión uterina y el suministro de
oxígeno al feto. La variabilidad mínima intermitente puede ser consecuencia de
la exposición a medicación materna (más comúnmente, medicamentos opioides,
analgesia epidural y sulfato de magnesio), así como a los ciclos del sueño fetal
que generalmente finalizan en 40 minutos al demostrar un regreso a la línea base
de variabilidad moderada. Los patterns de variabilidad mínima episódica con
variabilidad moderada posterior son menos preocupantes para hipoxemia fetal
debido a la presencia de variabilidad moderada.
La variabilidad mínima prolongada o continua inexplicada puede indicar hipoxemia y la acidemia fetal resultante no puede excluirse del diagnóstico diferencial.1 Los embarazos complicados por función placentaria anormal, como se ve en la restricción del crecimiento fetal, el tabaquismo materno durante el embarazo, el desprendimiento placentario crónico, la vasculopatía materna por diabetes mellitus preexistente o hipertensión crónica, pueden causar un feto con acidemia leve antes del estrés del trabajo de parto.
Si tales situaciones clínicas se asocian con variabilidad mínima,
un trazado categoría 2 puede progresar rápidamente a un trazado de
categoría 3 en el trabajo de parto debido a la falta de reserva placentaria o fetal.
Ciertos fetos son más susceptibles a hipoxemia y acidemia; por lo tanto,
la historia materna es de suma importancia para la interpretación intraparto de
la variabilidad mínima.
La historia de nuestra paciente no sugirió insuficiencia placentaria. Sin embargo, se produjo un cambio reconocible en la variabilidad de FCF desde la evaluación MFAC inicial hasta su regreso una semana después, cuando el trazado mostró una variabilidad mínima durante las contracciones del trabajo de parto.
La presencia de meconio, aunque a menudo se asocia con estrés intrauterino, representa el paso fisiológico de sustancias del intestino fetal al líquido amniótico. El feto puede pasar el meconio antes del nacimiento, durante la transición a través del canal de parto o después del parto y puede tragarlo si se produce el paso en el útero. La importancia de la presencia de meconio en ausencia del síndrome de aspiración de meconio no está bien establecida. Las recomendaciones para los recién nacidos con parto con líquido amniótico teñido de meconio fueron actualizadas en 2015 por la Academia Americana de Pediatría y la Asociación Americana de Corazón. 2
Los puntos principales de
las recomendaciones son que, independientemente de si el neonato es vigoroso o no,
la succión endotraqueal intraparto de rutina no debe realizarse. Los autores
comentan que la presencia de líquido amniótico teñico con meconio requiere la
disponibilidad (durante el parto) de un "equipo adecuadamente acreditado con
habilidades completas de reanimación, incluyendo intubación endotraqueal". La
opinión también establece que la reanimación de los recién nacidos con líquido
teñido con meconio debe seguir los mismos principios que para recién nacidos con líquido
amniótico claro.
Nuestro caso se complicó por un status positivo de VHB, lo que limitó el uso de un electrodo en cuero cabelludo fetal para evaluar aún más la presencia de una variabilidad mínima. En Estados Unidos, la prevalencia de la infección por VHB en el embarazo varía entre 0.2% y 6%,3 y se estima que hasta el 40% de las infecciones crónicas por VHB resultan de transmisión perinatal. 4
Por lo tanto, es importante evitar las intervenciones que pueden aumentar la transmisión vertical y proporcionar la vacuna contra la hepatitis B neonatal e inmunoglobulina según los estándares actuales.
La evolución del trabajo de parto en este caso fue seguida de cerca y rápidamente progresó durante 5 horas hasta el parto. La corta evolución del trabajo de parto probablemente contribuyó al outcome o resultado positivo de este neonato que tuvo un trazado fetal con variabilidad mínima.
Referencias
American College of Obstetricians and Gynecologists. Practice bulletin no. 116:Management of intrapartum fetal heart rate tracings. Obstet Gynecol. 2010;116:1232–1240
Committee on Obstetric Practice. Committee opinion no 689:delivery of a newborn with meconium-stained amniotic fluid. Obstet Gynecol. 2017;129:e33–e34
Euler GL, Wooten KG, Baughman AL, Williams WW. Hepatitis B surface antigen prevalence among pregnant women in urban areas: implications for testing, reporting, and preventing perinatal transmission. Pediatrics. 2003;111(5 Pt 2):1192–1197
Dunkelberg JC, Berkley EMF, Thiel KW, Leslie KK. Hepatitis B and C in pregnancy: a review and recommendations for care. J Perinatol.2014;34(12):882–891