Hemorragia Intracraneal fetal catastrófica
Agosto 2018
Strip of the Month
Hemorragia Intracraneal fetal catastrófica
Emma Clear Department of Obstetrics and Gynecology, NorthShore University HealthSystem, Evanston, IL
Neoreviews Agosto 2018
Traducción Dr Gerardo Flores H Pediatra Neonatólogo Puerto Montt Chile
Monitoreo Electrónico Fetal
El monitoreo fetal electrónico (EFM) es una tecnología popular utilizada para establecer el bienestar fetal. A pesar de su uso generalizado, la terminología utilizada para describir los patrones vistos en el monitor no ha sido consistente hasta hace poco. En 1997, el Taller de Planificación de Investigación del Instituto Nacional de Salud Infantil y Desarrollo Humano (NICHD) publicó guías para la interpretación de los trazados fetales.
Esta publicación fue la culminación de 2 años de trabajo por un panel de expertos en el campo de la monitorización fetal y fue respaldada en 2005 tanto por el Colegio Estadounidense de Obstetras y Ginecólogos (ACOG) y la Asociación de Salud de la Mujer, Matronas obstétricas y neonatales (AWHONN).
En 2008, ACOG, NICHD y la Society for Maternal-Fetal Medicine revisaron y actualizaron las definiciones de los patrones de la frecuencia cardíaca fetal (FHR), la interpretación y las recomendaciones de investigación. A continuación se incluye un resumen de las definiciones terminológicas y supuestos encontrados en el reporte del taller 2008 NICHD. Los valores normales para los valores del gas del cordón umbilical arterial y las indicaciones de acidosis se definen en la tabla.
Asunciones del Taller NICHD
Las definiciones son desarrolladas para interpretación visual, asumiendo que tanto la Frecuencia cardíaca fetal (FHR) como las grabaciones de actividad uterina son de calidad adecuada.
Las definiciones se aplican a los trazados generados por dispositivos de monitoreo internos o externos
Los patrones periódicos se diferencian en función de la forma de onda, abrupta o gradual (por ejemplo, las desaceleraciones tardías tienen un inicio gradual y las desaceleraciones variables tienen un inicio abrupto).
La variabilidad a largo y corto plazo se evalúa visualmente como una unidad
- .
La edad gestacional del feto se considera al evaluar los patrones
Los componentes de FHR no ocurren solos y generalmente evolucionan con el tiempo
Definiciones
Baseline FHR
FHR promedio aproximada redondeada a incrementos de 5 latidos / min en un segmento de 10 minutos de trazado, excluidas las aceleraciones y desaceleraciones, los períodos de variabilidad marcada y los segmentos de baseline que difieren en > 25 latidos / min.
En el segmento de 10 minutos, la duración mínima de baseline debe ser de al menos 2 minutos (no necesariamente contigua) o la baseline (línea de base) para ese segmento es indeterminada .
La bradicardia es una línea base de < 110 latidos / min; la taquicardia es una línea base de > 160 latidos / min
La línea base sinusoidal tiene un patrón ondulado similar a una onda sinusoidal suave, con ondas que tienen frecuencia y amplitud regulares .
Baseline Variabili
dad
Fluctuaciones en la FHR basal de ≥ 2 ciclos por minuto, las fluctuaciones son irregulares en amplitud y frecuencia, las fluctuaciones se cuantifican visualmente como la amplitud del peak a través en latidos por minuto.
Clasificación de la variabilidad :
Ausente: el rango de amplitud es indetectable
Mínima: el rango de amplitud es mayor que indetectable hasta 5 latidos / min.
Moderada: rango de amplitud es 6-25 latidos / min
Marcada: rango de amplitud es > 25 latidos / min
Aceleraciones
Aumento abrupto de la FCF por encima de la línea de referencia determinada más recientemente.
Iinicio a peak de aceleración es < 30 segundos, acmé ≥ 15 latidos / min por encima de la línea base determinada más recientemente y dura ≥ 15 segundos pero < 2 minutos .
Antes de las 32 semanas de gestación, las aceleraciones se definen por un acmé ≥ 10 latidos por minuto sobre la línea de base determinada más recientemente durante ≥ 10 segundos.
La aceleración prolongada dura ≥ 2 minutos pero <10 minutos
Desaceleraciones Tardías
- hasta nadir ≥ 30 segundos) por debajo de la línea base determinada más recientemente, con un nadir después del peak de contracciones uterinas.
Disminución gradual de la FCF (inicio
Se considera un patrón periódico porque ocurre con contracciones uterinas.
Desaceleraciones Precoces
Disminución gradual de Frecuencia cardíaca fetal (inicio hasta nadir ≥ 30 segundos) por debajo de la línea de base determinada más recientemente, con un nadir que ocurre coincidente con la contracción uterina.
También se considera un patrón periódico
Desaceleraciones Variables
Disminución abrupta en FHR (inicio hasta nadir < 30 segundos)
La disminución es ≥ 15 latidos / min por debajo de la línea base determinada más recientemente con una duración ≥ 15 segundos pero < 2 minutos.
Puede ser episódica (ocurre sin contracción) o periódica.
Desaceleraciones prolongadas
Disminución de la FHR ≥ 15 latidos / min por debajo de la línea de base determinada más recientemente con una duración ≥ 2 minutos, pero < 10 minutos desde el inicio hasta retorno a la línea de base.
Desaceleraciones se denominan tentativamente recurrentes si ocurren con ≥ 50% de las contracciones uterinas en un período de 20 minutos .
Las desaceleraciones que ocurren con < 50% de las contracciones uterinas en un segmento de 20 minutos son intermitentes .
Pattern FHR Sinusoidal
Patrón ondulado visualmente aparente como suave onda sinusoidal en la línea de base con una frecuencia de ciclo de 3 a 5 por minuto que persiste por ≥ 20 minutos
Contrac
ciones Uterinas
Cuantificadas como el número de contracciones en una ventana de 10 minutos, promediado durante 30 minutos.
Normal: ≤ 5 contracciones en 10 minutos
Taquisisolía : > 5 contracciones en 10 minutos
Interpretación
Se ha recomendado un sistema de interpretación de 3 niveles de FHR de la siguiente manera :
Trazados FHR Categoría I : Normal, fuertemente predictivo de estado ácido-base fetal normal y requiere cuidado de rutina.
Frecuencia baseline : 110 a 160 latidos / min
Estos trazados incluyen los siguientes:
Variabilidad basal de FHR : Moderada
Deaceleraciones tardías o variables : Ausente
Deceleraciones tempranas: presente o ausente
Aceleraciones : presente o ausente
Trazados FHR categoría II: indeterminados, requieren evaluación y vigilancia continua y reevaluación.
Los ejemplos de estos trazados incluyen cualquiera de los siguientes :
Bradicardia no acompañada de variabilidad ausente
Taquicardia
Variabilidad mínima o marcada de la línea base
Variabilidad ausente sin desaceleraciones recurrentes
Ausencia de aceleraciones inducidas después de la estimulación fetal
Deceleraciones variables recurrentes con variabilidad mínima o moderada
Desaceleraciones prolongadas
Deceleraciones tardías recurrentes con variabilidad moderada
Deceleraciones variables con otras características, tales como retorno lento a la línea de base
Trazados FHR Categoría III: Anómalos, predictivos de estado ácido-base fetal anormal y requieren intervención inmediata.
Estos trazados incluyen :
:
Ausencia de variabilidad con cualquiera de los siguientes
Deceleraciones tardías recurrentes
Deceleraciones variables recurrentes
Bradicardia
Patrón sinusoidal
Datos de :
Macones GA, HankinsGDV, Spong CY, Hauth J, Moore T. Informe del taller del 2008 del Instituto Nacional de Salud Infantil y Desarrollo Humano sobre monitoreo fetal electrónico. Obstet Gynecocol. 2008; 112: 661-666 y American College of Obstetricians and Gynecologists.
Monitoreo del ritmo cardíaco fetal intraparto: nomenclatura, interpretación y principios generales de manejo. Boletín de Práctica ACOG No. 106. Washington, DC: Colegio Estadounidense de Obstetras y Ginecólogos; 2009.
Presentación del Caso
Mujer de 29 años Gesta 2 para
1-0-0-1 consulta a las 30 2/7 semanas de
gestación con movimientos fetales disminuidos. Ella había notado disminución
del movimiento fetal 5 días antes y un Test no estresante el día anterior (es
decir, a las 30 semanas de gestación) que se volvió reactivo después de casi 2 horas
de monitoreo y muchos intentos de estimulación fetal. Ella no recibió ninguna
otra evaluación en ese momento. No tenía otros síntomas y negaba
contracciones, sangrado vaginal o pérdida de líquido.
La historia obstétrica de la paciente incluía un parto vaginal a término completo
complicado por preeclampsia con características graves. El embarazo actual se
complicó solo por un reciente diagnóstico materno de necrosis avascular de la
cabeza femoral. Ella no tenía otras patologías médicas. Su historial
ginecológico incluía un test de Papanicolaou anormal con virus del papiloma
humano de alto riesgo positivo. En su historia familiar destacaba su hermano,
quien tenía un diagnóstico reciente de un "trastorno de coagulación autoinmune"
tratado con clopidogrel y warfarina; la paciente informó que su hermano estaba
bien y no tenía otra información con respecto a su diagnóstico.
La evaluación inicial de la paciente reveló signos vitales
estables. El trazado inicial de FHR se muestra en
Figura 1.

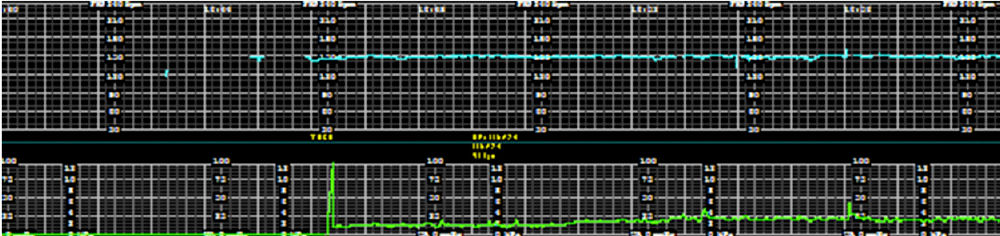
Figura 1.- Monitoreo electrónico fetal banda 1.
Los hallazgos en el trazado FCF 1 son los siguientes :
Variabilidad: Mínima
Frecuenciacardíaca basal : 160 latidos / min
Contracciones uterinas: ninguna
Interpretación: Categoría II en el contexto de variabilidad mínima
Diagnóstico diferencial: Insuficiencia placentaria, hipoxemia fetal, ciclo del sueño
Acción: Ultrasonografía realizada
Dado el síntoma de la paciente de disminución del movimiento fetal y un trazado de FCF de categoría II, se realizó una ecografía. El cerebro fetal era extremadamente anormal con un área de mayor ecogenicidad con diagnóstico diferencial hemorragia versus masa intracraneal. No se visualizó movimiento fetal, y el perfil biofísico fue 2/8 para un volumen normal de líquido amniótico. Debido a que el trazado FCF permaneció en categoría II, el equipo obstétrico decidió realizar una ecografía integral y una resonancia magnética cerebral (MRI) fetal a la mañana siguiente.
El equipo de obstetricia consultó al neonatólogo, quien se reunió con la paciente y su familia sobre los diagnósticos potenciales y los posibles resultados asociados con cada diagnóstico.
Por la mañana, el paciente se sometió a una evaluación completa de ultrasonido. Se observaron áreas ecogénicas intraventriculares intracraneales bilaterales, que parecían más grandes que el día anterior. Los hallazgos Doppler de la arteria cerebral media (MCA) fetal estaban elevados por encima de 1.5 múltiplos de la mediana, lo que indica anemia fetal moderada a severa. Estos hallazgos fueron consistentes con el diagnóstico de hemorragias intraventriculares bilaterales.
Las exploraciones de ecografía del cerebro fetal y las imágenes Doppler MCA se muestran en Figuras 2 y 3, respectivamente.
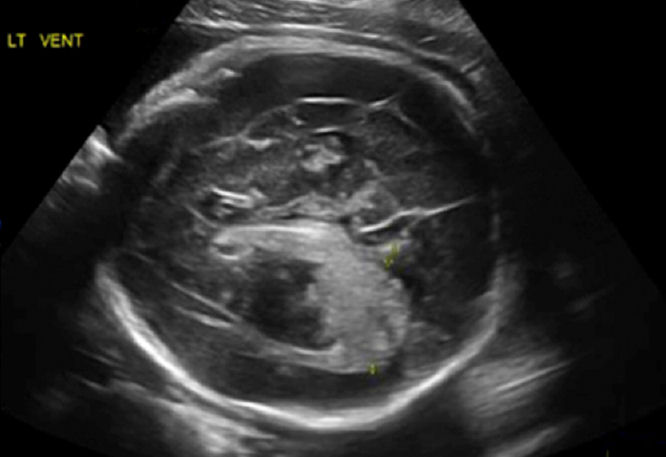
Figura 2.- Sección transversal del cerebro fetal a nivel del ventrículo lateral
que muestra un área hiperecogénica de hemorragia intraventricular.
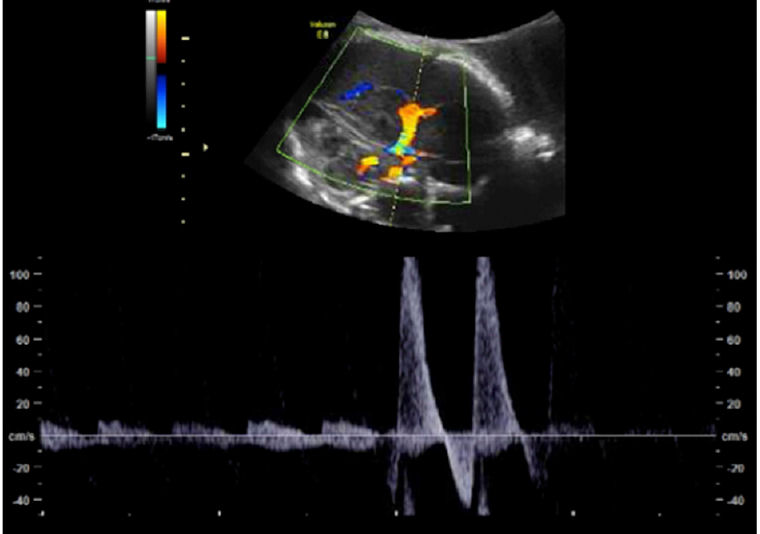
Figura 3.- Evaluación Doppler de arteria cerebral media fetal que demuestra elevación superior a 1.5 múltiplos de la mediana.
Se repitió el trazado de FCF a la paciente (Figura 4a). La Figura 4b muestra una imagen más grande de los últimos 7 minutos de este trazado.
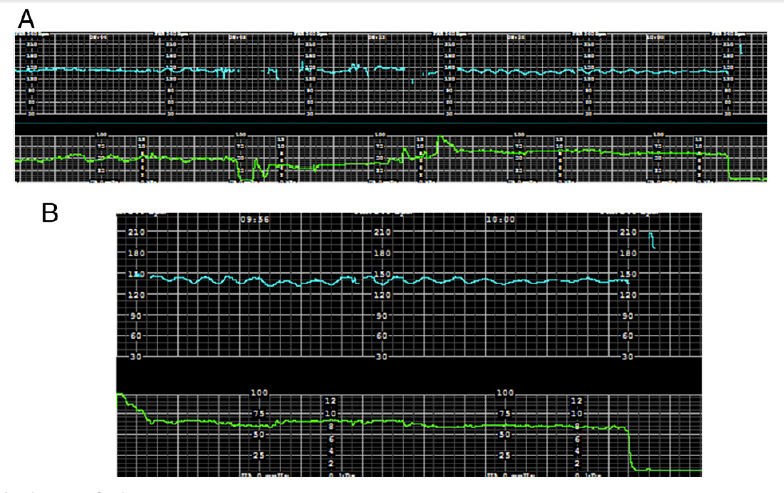
Figuras 4a y 4b.- Monitoreo electrónico fetal Banda 2 y 3.
Los hallazgos de Monitoreo FCF bandas 2 y 3 son los siguientes :
Variabilidad: Ausente
Frecuencia cardíaca fetal baseline : 140 latidos / min
Patrón episódico: sinusoidal
Contracciones uterinas: ninguna
Interpretación: Categoría III
Diagnóstico diferencial: anemia fetal, hipoxemia fetal
Acción: parto por cesárea urgente
Un trazado de frecuencia cardíaca sinusoidal es un trazado de categoría III y, como tal, requiere una acción urgente. Se caracteriza por su apariencia sinusoidal y contornos suaves con falta de variabilidad. Es un signo de anemia fetal severa. Debido a la preocupación sobre el empeoramiento del estado fetal, el equipo obstétrico realizó una cesárea urgente. La cirugía no fue complicada, con parto de una niña que pesaba 2.570 g. El equipo neonatal estuvo presente en el parto, y los scores Apgar de la niña fueron 6, 8 y 8 a 1, 5 y 10 minutos, respectivamente. La RN estaba extremadamente pálida y requirió intubación inmediatamente después del parto debido a apnea.
Se administró una transfusión de sangre en pabellón a través de una línea umbilical debido a hematocrito de 9%. Ella fue trasladada a UCIN en condición estable. Los estudios de coagulación de la RN fueron anormales, con tiempos elevados de protrombina y tromboplastina parcial, una relación internacional normalizada aumentada y una disminución del nivel de fibrinógeno, pero el recuento de plaquetas fue normal. La ecografía cerebral 2 días después del nacimiento mostró una marcada cantidad de líquido extraaxial complejo y ventriculomegalia moderada, así como una apariencia anormal de las circunvoluciones y surcos con encefalomalacia quística del lóbulo parietal izquierdo, cambios isquémicos hemorrágicos en lóbulos parietal izquierdo, occipital y temporales (figuras 5 y 6).
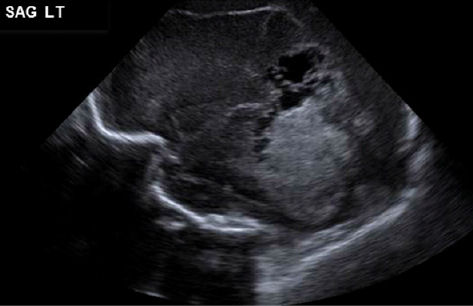
Figura 5. - Ecografía cerebral día 2 de vida posnatal.
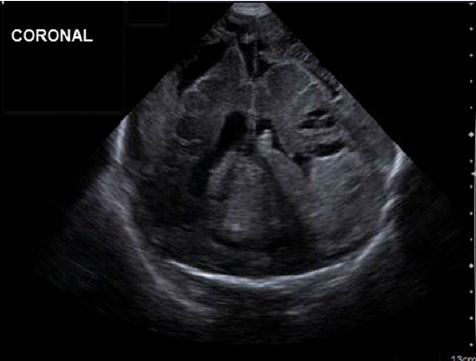
Figura 6.- Ecografía cerebral día 3 de vida posnatal.
El equipo de neonatología evaluó a la RN
para detectar infección con análisis de sangre y de líquido cefalorraquídeo,
cuyos resultados fueron negativos para citomegalovirus (CMV), parvovirus y virus
del herpes simple. Una resonancia magnética fetal reveló grandes hemorragias
parenquimatosas hemisféricas bilaterales dentro de los lóbulos
parietal, occipital y temporal posterior; hemorragias intraventriculares grandes y
hemorragias subdurales multiseptadas bilaterales sobre todo el hemisferio
cerebral y cerebelo posterior superior (Figura 7).
La RN se sometió a una extubación exitosa y actualmente se está sometiendo a
una evaluación hematológica continua y monitoreo en UCIN.
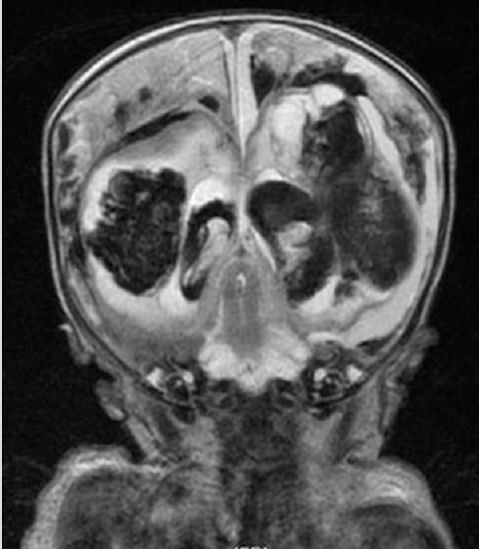
Figure 7. Neonatal brain
magnetic resonance imaging scan.
Discusión
Hemorragia Intracraneal fetal
La hemorragia intracraneal fetal intrauterina es muy rara, con una incidencia de 1 a 2 en 100.000. El tipo más común de hemorragia cerebral intrauterina es intraventricular, pero el sangrado puede ocurrir en otros lugares, como el cerebelo, el espacio subdural o subaracnoideo, o dentro del parénquima cerebral. 1
Las hemorragias cerebrales pueden ocurrir por traumatismo, coagulopatía fetal, trombocitopenia aloinmune, infección, malformación vascular, tumor, accidente cerebrovascular (stroke) hipóxico-isquémico y ciertas mutaciones genéticas con predisposición a hemorragia. 2 La mayoría de los casos de hemorragia intracraneal fetal se producen a principios del tercer trimestre debido a la inmadurez de la matriz germinal y su susceptibilidad a los cambios en el flujo sanguíneo cerebral. 3 Típicamente, las hemorragias intracraneales intrauterinas se clasifican en grados, con pronósticos cada vez más pobres que acompañan a los grados más altos de hemorragia. 2
Grado I es aislado a la matriz germinal en el surco caudotalámico.
Grado II es una hemorragia intraventricular sin dilatación ventricular.
Grado III implica dilatación ventricular.
Grado IV incluye infarto hemorrágico periventricular. 2
Estos grados se pueden determinar con ultrasonografía. 1
Hallazgos ecográficos y Diagnóstico diferencial de Hemorragia Fetal Intracraneal
La hemorragia intracraneal fetal diagnosticada prenatalmente se detecta con mayor frecuencia en el segundo o tercer trimestre del embarazo. 2- 4 La apariencia ecográfica de la hemorragia intracraneal fetal varía según el tipo, la ubicación, la gravedad y la cronicidad. 5 La hemorragia intracraneal aparece inicialmente como una colección ecogénica en el cráneo fetal, con mayor frecuencia en la región periventricular o intraventricular debido a la hemorragia de la matriz germinal.5 - 6
A medida que el hematoma se licua, esta masa asimétrica y ecogénica eventualmente realiza una transición para contener componentes hipoecogénicos. En el caso de la hemorragia intraventricular, puede verse ventriculomegalia en la ecografía y también puede causar destrucción de la sustancia blanca circundante, lo que da como resultado un quiste porencefálico. 5- 6
Hay varias otras causas de lesión cerebral, que pueden causar hemorragia intracraneal fetal y la imitan ecográficamente, incluyendo accidente cerebrovascular hipóxico-isquémico fetal, infección intrauterina y neoplasia intracraneal. Similar a la hemorragia intracraneal, la aparición de un accidente cerebrovascular fetal (stroke) es variable, aunque inicialmente aparece como una mayor ecogenicidad cerebral. 5 La lesión puede evolucionar posteriormente a microcefalia, lesiones intraparenquimatosas quísticas y malformaciones corticales. 5
La infección fetal, particularmente la infección por CMV, también puede simular una hemorragia intracraneal en la ecografía. Específicamente, el CMV puede aparecer como ecogenicidades periventriculares o intraparenquimatosas, ventriculomegalia o microcefalia. 5 Además, la lesión del parénquima inducida por CMV puede causar degeneración quística de la sustancia blanca periventricular y aparición de una septación en la cara posterior del ventrículo lateral. 5- 6
Los coágulos de sangre en los ventrículos laterales también pueden confundirse con quistes del plexo coroideo, porque ambas enfermedades aparecen como áreas ecogénicas en los ventrículos. 6 Finalmente, las neoplasias intracraneales fetales deben considerarse en el diagnóstico diferencial de la hemorragia intracraneal fetal. Al menos 1 reporte de caso ha descrito un glioblastoma multiforme congénito que presenta características ecográficas similares a la hemorragia intracraneal fetal. 7
Definición y Causas de Anemia Fetal
La anemia fetal se define como concentración de hemoglobina o hematocrito más de 2 desviaciones estándar por debajo de la media para una edad gestacional determinada. 8 La anemia fetal puede ser el resultado de muchas posibles etiologías subyacentes, todas las cuales comparten una vía final común de hidropesía fetal en casos de anemia severa. Además de la hemorragia fetal, otras causas de anemia fetal incluyen aloinmunización de glóbulos rojos, hemoglobinopatías, hemorragia fetomaterna, trastornos hemolíticos hereditarios, leucemia congénita, infecciones, tumores vasculares o malformaciones arteriovenosas y afecciones genéticas. La aloinmunización de glóbulos rojos es la causa más común de anemia fetal en los Estados Unidos.8- 9 La a-talasemia, particularmente si es homocigota con ausencia de las 4 cadenas de a-globulina, también es una causa común de anemia e hidropesía fetal en pacientes de ascendencia asiática o mediterránea. 9
La hemorragia fetomaterna es frecuente y puede causar anemia e hidropesía fetales importantes. Los trastornos hemolíticos hereditarios que pueden causar anemia fetal incluyen deficiencia de glucosa-6-fosfato deshidrogenasa y deficiencias de enzimas eritrocíticas como la deficiencia de piruvato quinasa. 9
Los fetos con trisomía 21 tienen mayor riesgo de leucemia congénita secundaria a mielopoyesis anormal. 8 Las infecciones fetales que pueden provocar anemia incluyen parvovirus, toxoplasmosis, virus coxsackie y sífilis. 8 - 9 Los tumores vasculares o las malformaciones arteriovenosas pueden estar presentes sea en el feto o en la placenta y son una causa rara de anemia fetal.
Las afecciones genéticas asociadas con anemia fetal incluyen la anemia de Fanconi y la anemia de Diamond Blackfan, así como tambien trastornos metabólicos hereditarios. 8 Antenatalmente , la anemia fetal se puede detectar en base a estudios Doppler MCA fetales elevados, así como tambien con un patrón sinusoidal de FCF, que se observaron en el presente caso. 4 - 9
Según el NICHD, un patrón sinusoidal de FCF se define como un patrón ondulatorio visualmente aparentemente liso y similar a onda sinusoidal en la línea de base de FCF con una frecuencia de ciclo de 3 a 5 por minuto, que persiste durante 20 minutos. o más". 10 La presencia de un patrón sinusoidal requiere una evaluación inmediata de la oxigenación fetal y la intervención oportuna, porque se asocia con acidemia fetal grave. 9
Doppler de arteria cerebral media (MCA) para evaluar Anemia
Los fetos con anemia tienen un gasto cardíaco elevado y una disminución de la viscosidad sanguínea. Esta combinación, junto con el shunt fetal de la sangre a la vasculatura cerebral, aumenta la velocidad del flujo sanguíneo a través de la ACM. 11 En 2000, Mari et al produjeron un estudio histórico que demuestra que la velocidad sistólica peak o máxima (VPS) a través de la ACM es predictiva de anemia fetal moderada a severa. La anemia moderada del feto se definió como menos de 0.65 a 0.55 veces la mediana de la hemoglobina, mientras que la anemia severa se definió como menos de 0.55 veces el valor de la mediana de hemoglobina para la edad gestacional. La velocidad sistólica peak (PSV) de la MCA a 1.5 múltiplos de la mediana para edad gestacional demostró una sensibilidad del 100% (intervalo de confianza de 86-100) para la anemia fetal moderada a severa. 11
La ecografía Doppler MCA es una técnica no invasiva que prácticamente ha reemplazado la amniocentesis en la evaluación de fetos con riesgo de anemia. En el pasado, el nivel de bilirrubina en el líquido amniótico se utilizaba como marcador de hemólisis en fetos con riesgo de enfermedad hemolítica. 12 Los niveles de bilirrubina eran evaluados por el cambio en la densidad óptica a la longitud de onda de 450 (D-OD450). Oepkes et al encontraron que los estudios MCA PSV son superiores en la detección de la anemia fetal cuando se comparan directamente con la medición del líquido amniótico D-OD450. 12 La mayor precisión y el perfil de menor riesgo han hecho que la ecografía Doppler MCA sea la prueba de elección para evaluar la anemia fetal.
Referencias
Ghi T, Simonazzi G, Perolo A, et al. Outcome of antenatally diagnosed intracranial hemorrhage: case series and review of the literature. Ultrasound Obstet Gynecol. 2003;22(2):121–130
Elchalal U, Yagel S, Gomori JM, et al. Fetal intracranial hemorrhage (fetal stroke): does grade matter? Ultrasound Obstet Gynecol. 2005;26 (3):233–243
Perlman JM. The relationship between systemic hemodynamic perturbations and periventricular-intraventricular hemorrhage– a historical perspective. Semin Pediatr Neurol. 2009;16 (4):191–199
Catanzarite VA, Schrimmer DB, Maida C, Mendoza A. Prenatal sonographic diagnosis of intracranial hemorrhage: report of a case with a sinusoidal fetal heart rate tracing and review of the literature. Prenat Diagn. 1995;15(3):229–235
Callen PW, Callen PW. Ultrasonography in Obstetrics and Gynecology. London, England: Elsevier Health Sciences; 2011
Bianchi DW, Crombleholme TM, D’Alton ME, Malone FD. Fetology Diagnosis and Management of the Fetal Patient. New York, NY: McGraw-Hill Medical Pub. Division; 2010
Sell M, Huber-Schumacher S, van Landeghem FKH. Congenital glioblastoma multiforme with abnormal vascularity presenting as intracranial hemorrhage in prenatal ultrasound. Childs Nerv Syst. 2006;22(7):729–733
Mari G, Norton ME, Stone J, et al; Society for Maternal-Fetal Medicine (SMFM). Society for Maternal-Fetal Medicine (SMFM) clinical guideline #8: the fetus at risk for anemia: diagnosis and management. Am J Obstet Gynecol. 2015;212 (6):697–710
Creasy RK, Lockwood CJ, Resnik R,Moore TR, Iams JD,Greene MF. Creasy and Resniks Maternal-Fetal Medicine: Principles and Practice. Philadelphia, PA: Elsevier Saunders; 2014
Macones GA, Hankins GD, Spong CY, Hauth J, Moore T. The 2008 National Institute of Child Health and Human Development workshop report on electronic fetalmonitoring: update on definitions, interpretation, and research guidelines. Obstet Gynecol. 2008;112(3):661–666
Mari G,DeterRL,Carpenter RL, et al;CollaborativeGroup for Doppler Assessment of the Blood Velocity in Anemic Fetuses. Noninvasive diagnosis by Doppler ultrasonography of fetal anemia due tomaternal red-cell alloimmunization. N Engl J Med. 2000;342(1):9–14
Oepkes D, Seaward PG, Vandenbussche FP, et al; DIAMOND Study Group. Doppler ultrasonography versus amniocentesis to predict fetal anemia. N Engl J Med. 2006;355(2):156–164