Aspectos Perinatales Covid - 19
Febrero 2021
Aspectos perinatales sobre Covid - 19 pandémico : un recurso práctico para perinatología y Neonatología
Francis Mimouni
Department of Neonatology, Shaare Zedek Medical Center, Jerusalem,
Israel
Journal of Perinatology
March 2020
https://doi.org/10.1038/s41372-020-0665-6
Introducción
En un estudio casi
profético publicado en 2015, Menachery et al. advirtió a las
comunidades médicas y científicas del riesgo continuo de la
reaparición del coronavirus del síndrome respiratorio agudo severo (SARS-CoV)
desde los virus que circulan actualmente en las poblaciones de
murciélagos chinos [1]. En el pasado reciente, los virus
transmitidos por murciélagos a humanos han provocado la transmisión
de humano a humano, con altas tasas de mortalidad, como sucedió
durante las epidemias del SARS-CoV-1 de 2002-2003 [2] y el síndrome
respiratorio de Oriente Medio Coronavirus de 2012 (MERS -CoV) [3] .
El 17 de noviembre de 2019 se identificó el primer caso de contagio con un nuevo coronavirus según fuentes del gobierno chino [4] y la Organización Mundial de la Salud (OMS), que ha mantenido un cronograma del día a día de la evolución de la actual pandemia de coronavirus. Como predijo Menachery, hasta diciembre de 2019, casos esporádicos en adultos de la ciudad de Wuhan, en la provincia de Hubei de China, desarrollaron síntomas respiratorios graves. Inicialmente, muchos pacientes habían estado expuestos en el mercado mayorista de productos del mar de Hunan, pero incluso después del cierre de este mercado el 1 de enero de 2020, continuaron presentándose nuevos casos a un ritmo exponencial, lo que sugiere una transmisión de persona a persona [5, 6].
El brote fue reportado por China a la OMS el 31 de diciembre y declarado pandemia por la OMS el 11 de marzo de 2020, ya que muchos otros países en todo el mundo informaron nuevos casos con altas tasas de mortalidad [5]. Estas altas tasas pueden haber sido impulsadas por la rápida propagación de la enfermedad que se demostró país tras país, para agotar rápidamente los suministros médicos de reserva y la capacidad de proporcionar cuidados intensivos a un número abrumador de pacientes [7]. El nuevo virus se denominó SARS-CoV-2 y fue identificado como el agente de un nuevo síndrome respiratorio denominado COVID-19
Se han realizado abundantes
investigaciones hasta la fecha para definir mejor la epidemiología,
las características clínicas, la prevención y el tratamiento de la
infección por SARS-CoV-2. Desde que aparecieron las primeras
publicaciones sobre COVID-19, una búsqueda en Medline realizada el
18 de marzo, utilizando la palabra clave COVID-19, recuperó 1087
artículos. Sin embargo, se sabe muy poco sobre los aspectos
perinatales del COVID-19.
El propósito de esta publicación es resumir la evidencia disponible en este momento y proporcionar a los perinatólogos y neonatólogos herramientas prácticas para el manejo de sus pacientes y ofrecer enlaces a sitios web de organizaciones médicas de renombre que se actualizan con frecuencia.
Se eligió abordar las siguientes preguntas :
-
¿ Existe transmisión vertical del SARS-CoV-2 durante el embarazo y, de ser así, puede causar abortos, parto prematuro o enfermedades congénitas como las que se observan en el CMV o la enfermedad del Zika ?
-
¿ Es el embarazo un factor de riesgo de COVID-19 grave ?
-
¿ Cuáles son los peligros de la infección por SARS-CoV-2 durante el trabajo de parto ?
-
¿ Cuáles son los peligros de la infección por SARS-CoV-2 en los recién nacidos ?
-
¿Se puede transmitir el SARS-CoV-2 a través de la leche materna ?
Luego, se describirán las opiniones de expertos actuales / guías de las principales organizaciones, tales como el Centro de Estados Unidos para el Control de Enfermedades (CDC), Colegio Americano de Obstetras y Ginecólogos (ACOG) y Sociedad de Medicina Materno-Fetal (SMFM) , National Health Services (NHS) del Reino Unido , Royal College of Obstetricians and Gynecologists (RCOG), Academy of Breastfeeding Medicine (ABM), National Institutes of Health (NIH) y American Academy of Pediatrics (AAP)
¿ Hay transmisión vertical del SARS-CoV-2 durante el embarazo ?
Muy pocos artículos han
intentado responder a esta pregunta. El primero fue una revisión
retrospectiva de nueve mujeres embarazadas chinas por Chen et al.
con neumonía COVID-19 confirmada por laboratorio [8]. Las nueve
pacientes tuvieron una cesárea en el tercer trimestre, pero las
indicaciones para este modo de parto no se establecieron claramente.
Los frotis de líquido amniótico, sangre del cordón umbilical y
faringe neonatal dieron negativo para el virus. Los autores de esta
pequeña serie de casos sugirieron que actualmente no hay evidencia
de infección intrauterina causada por transmisión vertical en
mujeres que desarrollan neumonía COVID-19 al final del embarazo. Un
estudio adicional publicado por Zhang en lenguaje chino comparó a 16
mujeres embarazadas con COVID-19 con 45 mujeres sin COVID-19 [9]. En
este estudio, todos los bebés de ambos grupos nacieron por cesárea,
con una edad gestacional de 38.7 ± 1,4 semanas en el grupo COVID-19
y 37.9 ± 1,6 semanas en el grupo de control. Solo una de las 16
mujeres embarazadas con COVID-19 tenía una enfermedad grave.
Diez recién nacidos en el grupo de COVID-19 fueron evaluados por PCR y todos resultaron negativos. Ambos estudios, escritos por Chen y Zhang [8, 9], provienen de la misma institución y no está claro si hubo o no una superposición entre los pacientes. Un estudio chino adicional de Fan et al. [10] describieron dos casos de COVID-19 durante el tercer trimestre del embarazo, que “no identificaron el SARS-CoV-2 en todos los productos de la concepción y los recién nacidos”, y sugirió un “bajo riesgo de infección intrauterina por transmisión vertical de SARSCoV-2 ”. Un estudio adicional de Chen et al. [11] informó que tres placentas de madres infectadas dieron negativo al virus. Finalmente, un artículo más reciente de Chen et al. describieron cuatro bebés nacidos de madres con COVID-19 durante el trabajo de parto [12]. Las pruebas en bebés se realizaron solo en tres, todos los cuales dieron negativo para el virus. En una actualización [13], los autores de series anteriores describieron 33 recién nacidos de los cuales se informó que 3 tenían una infección por COVID-19 de inicio temprano
No se obtuvieron hisopados
nasofaríngeos / anales para RT-PCR inmediatamente después del
nacimiento en ninguno de los bebés, lo que indica que la positividad
de la prueba no prueba la transmisión vertical. Solo hay dos
reportes en la literatura general no médica que sugirieron que la
transmisión vertical puede ser posible. En un reporte, un neonato
dió positivo en la prueba, pero la prueba se realizó a las 30 h de
edad cuando no se puede descartar la transmisión horizontal [14].
Por el contrario, en el segundo reporte , un recién nacido con una
prueba positiva nació de una madre que también resultó positiva para
el virus, y el screening del recién nacido se realizó “a los pocos
minutos” después del parto [15]. Esto es más sugerente de una
transmisión vertical. En una carta reciente, Dong et al informan de
un recién nacido con niveles elevados de IgM, IgG e IL-16 de SARS-Cov-2
a las 2 horas después del nacimiento con hisopados nasofaríngeos
negativos para RT-PCR desde 2 horas a 16 días después del
nacimiento; No se analizó el líquido amniótico, la placenta ni la
sangre del cordón [16].
En un editorial adjunto, Kimberlin y Stagno advierten precaución en
la interpretación de estos resultados como una confirmación de la
transmisión vertical debido a una variedad de preocupaciones,
incluyendo los aspectos técnicos con ensayos de IgM [17]. Es
importante destacar que no se ha observado transmisión vertical ni
en el SARS-CoV-1 ni en el MERS-CoV [18]. A partir de estos escasos
datos, llegamos a la conclusión cautelosa de que la transmisión
vertical de la infección materna durante el tercer trimestre
probablemente no se produce, o es probable que ocurra muy raramente.
Sin embargo, se desconocen las consecuencias de la infección por
COVID-19 entre las mujeres durante el embarazo temprano. No sabemos
si el virus puede transmitirse verticalmente al feto y causar
malformaciones, anomalías en el crecimiento fetal, alteración de los
órganos fetales en maduración o provocar una pérdida fetal temprana,
abortos o inducir el inicio prematuro del trabajo de parto.
¿ Es el embarazo un factor de riesgo para
infección severa por SARSCoV- 2 ?
El embarazo es un estado
parcialmente inmunodeprimido y cualquier neumonía viral o bacteriana
puede poner en peligro la vida durante el embarazo [19]. Sin
embargo, a pesar del hecho de que se sabe que COVID-19 causa
complicaciones respiratorias graves que amenazan la vida en adultos,
especialmente en personas inmunodeprimidas, no hay datos
comparativos para determinar si el embarazo es un factor de riesgo
de neumonía grave por SARS-CoV-2.
En el estudio de Chen, las nueve mujeres embarazadas tenían SARS-CoV-2 confirmado por laboratorio. Ocho de las 9 mujeres tenían evidencia de neumonía en la TC de tórax [8] y siete presentaban fiebre. Otros síntomas incluyeron tos en 4 de 9 pacientes. Ninguno de los pacientes murió o desarrolló una neumonía grave por SARS-CoV-2. Basándose en su pequeña serie de nueve casos, los autores concluyeron que las características clínicas de la neumonía COVID-19 en mujeres embarazadas eran similares a las informadas para pacientes adultas no embarazadas. En el estudio de Zhang et al. ninguna de las 16 mujeres con Covid-19 progresó a “neumonía crítica” [9].
Con base en estos escasos datos, no podemos concluir si el embarazo es un factor de riesgo de enfermedad más grave en mujeres con COVID-19. Sin embargo, podría ser importante determinar si las complicaciones del embarazo tales como diabetes, insuficiencia cardíaca o hipertensión, que se han identificado como factores de riesgo de infecciones graves por COVID-19 en adultos no embarazadas, también representan factores de riesgo adicionales para las mujeres embarazadas [20].
¿ Cuáles son los peligros de la infección por SARS - Cov.2 durante el trabajo de parto ?
En el estudio de Chen [8], los nueve bebés nacidos de madres embarazadas infectadas con COVID-19 tenían scores de Apgar normales a 1 y 5 minutos. En el estudio de Zhang [9], la comparación de los resultados del embarazo entre 16 mujeres con COVID-19 y 45 mujeres sin COVID-19 no demostró diferencias significativas en distrés fetal, líquido amniótico teñido de meconio, parto prematuro y asfixia neonatal. Estos dos pequeños estudios, con información clínica limitada, carecen de indicaciones claramente descritas para los partos por cesárea y no dan respuesta a nuestras preguntas.
¿ Cuáles son los peligros de la infección
por SARS-CoV-2 en los recién nacidos ?
El reporte de Zhu et al. [21] representa un análisis clínico retrospectivo de diez recién nacidos de nueve madres con neumonía COVID-19 confirmada. Hubo cuatro bebés a término y seis nacieron prematuramente; dos eran bebés pequeños para la edad gestacional y uno era grande para la edad gestacional (GEG). Seis bebés desarrollaron SDR, dos de ellos tenían fiebre y dos tenían trombocitopenia con enzimas hepáticas anormales. Cinco bebés regresaron a casa sanos y, cuando se publicó el artículo, cuatro seguían hospitalizados en condición estable, mientras que un niño murió. Se recolectaron muestras para análisis de SARS-CoV-2 de nueve de los diez recién nacidos entre 1 y 9 días después del nacimiento y todas dieron resultados negativos. No está claro si las complicaciones observadas estaban relacionadas con la prematuridad o con el SARSCoV-2, pero las pruebas negativas sugerirían que es poco probable que el virus sea la causa. En el informe de Dong de 2143 niños con Covid-19 en China, la enfermedad pareció ser menos grave que en los adultos, ya que solo 13 pacientes fueron clasificados como "críticos" [22]. En este informe, no hubo bebés clasificados como recién nacidos y los más pequeños fueron clasificados como menores de 1 año. Este reporte sugiere que cuanto más pequeño es el niño, más grave es la enfermedad.
En el estudio de Chen
[12], nacieron cuatro bebés únicos , a término de mujeres
embarazadas que dieron positivo por COVID-19 en la ciudad de Wuhan,
donde se identificó la enfermedad por primera vez. Ninguno de los
bebés desarrolló los síntomas típicos de COVID-19 de fiebre y tos;
sin embargo, dos de ellos desarrollaron erupciones cutáneas, uno
tenía ulceraciones faciales y un bebé tenía distrés respiratorio que
fue asistido por ventilación mecánica no invasiva durante 3 días.
Sin embargo, ninguno de tres bebés de los cuatro bebés evaluados
tuvo resultados virales positivos y es probable que los síntomas
mencionados anteriormente no estuvieran relacionados con el SARS-CoV-2.
En su serie actualizada de 33 lactantes, Zeng et al [13] describen a
3 lactantes diagnosticados de neumonía con detección viral positiva
persistente mediante RT-PCR a los pocos días de la primera PCR; por
lo tanto, estos 3 bebés probablemente estaban realmente infectados.
No está claro si 2 de 3 bebés a término diagnosticados con neumonía
realmente tenían neumonía, ya que no tenían síntomas respiratorios y
sus radiografías de tórax carecían de los hallazgos típicos de
neumonía. El tercer bebé diagnosticado como neumonía, nacido
prematuramente a las 31 semanas, sufrió de score de Apgar deprimida
a los 5 minutos, síndrome de dificultad respiratoria y coagulación
intravascular diseminada. Un hemocultivo mostró Enterobacter
agglomerans, lo que sugiere que la sintomatología probablemente no
estaba relacionada con el SARS-CoV-2. Por lo tanto, no podemos
definir a partir de estos datos limitados el grado de gravedad de la
enfermedad en los recién nacidos.
¿ Se puede transmitir el SARS-CoV-2 a través de la leche materna ?
En el estudio de Chen H de
nueve mujeres embarazadas con neumonía COVID-19 confirmada por
laboratorio, todas las muestras de leche materna que se recolectaron
y analizaron de seis pacientes después de la primera lactancia
fueron negativas para el virus [6]. Obviamente, este es un tamaño de
muestra insuficiente para hacer una declaración definitiva de que el
SARS-CoV-2 se excreta o no en la leche materna.
Opiniones de expertos /
Guías de práctica clínica / Links útiles
1.- Medidas de prevención
general para prevenir diseminación de la infección :
Se recomienda usar el sitio CDC para este propósito .
Este website es actualizado periódicamente
https://www.cdc.gov/coronavirus/2019-ncov/infection-control/control-recommendations.html
2.- Guías para pacientes obstétricas hospitalizadas :
https://www.cdc.gov/coronavirus/2019-ncov/hcp/inpatient-obstetric-healthcare-guidance.html
Brevemente, las pacientes embarazadas que tienen confirmado COVID-19 o que son "personas bajo investigación" (PUI) deben notificar a la unidad obstétrica antes de su llegada para facilitar las medidas adecuadas de control de infecciones. La unidad obstétrica debe notificar al personal de control de infecciones para obtener la orientación adecuada.
Los bebés nacidos de madres con COVID-19 confirmado deben considerarse PUI y aislarse como tales.
Después del nacimiento, a fin de reducir el riesgo de transmisión del virus de la madre al recién nacido, las instalaciones deben considerar la posibilidad de separar temporalmente a la madre de su bebé en una sala de aislamiento separada hasta que se suspendan las precauciones de transmisión de la madre.
Los visitantes y los miembros del personal deben usar el equipo de protección personal (EPP) adecuado, incluida una bata, guantes, mascarilla y protección para los ojos.
La separación debe suspenderse caso por caso teniendo en cuenta la gravedad de la enfermedad, los signos y síntomas de la enfermedad y los resultados de las pruebas de laboratorio del virus.
Si el alojamiento conjunto ocurre de acuerdo con los deseos de la madre o es inevitable debido a las limitaciones de las instalaciones, el recién nacido debe mantenerse a ≥ 6 pies (~ 2 m) de distancia de su madre.
Si la madre con COVID-19 o PUI confirmado cuida a su bebé, debe ponerse una mascarilla y practicar higiene de manos antes de cada alimentación u otro contacto cercano con su recién nacido.
3.- Guías para alimentar al pecho materno
Los CDC recomiendan que durante la separación temporal, se debe alentar a las madres a extraerse la leche materna para establecer y mantener el suministro de leche, utilizando un extractor de leche exclusivo y después de una higiene de manos adecuada.
Esta leche materna extraída está destinada a que un cuidador sano pueda alimentar al recién nacido.
Como se mencionó anteriormente, si la madre y el recién nacido se alojan en la habitación y la madre desea amamantar, debe ponerse una mascarilla y practicar la higiene de las manos antes de cada alimentación.
https://www.cdc.gov/coronavirus/2019-ncov/prepare/pregnancy-breastfeeding.html.
Estas recomendaciones de los CDC son consistentes con las recomendaciones de ABM que se encuentran en detalle en el sitio web :
Estas también son la base de las Guías de la Sociedad de Medicina Materno Fetal que se encuentran en el sitio web :
https://s3.amazonaws.com/cdn.smfm.org/media/2267/COVID-19-_updated_3-17-20_PDF.pdf.
ACOG también adoptó las Guías de los CDC con respecto a la lactancia materna, que se pueden leer en detalle en el sitio web :
4.- Consejo general para mujeres embarazadas que puedan haber estado expuestas al COVID-19 o que estén experimentando síntomas que sugieran COVID-19.
Sugerimos consultar las Guías del NHS / RCOG del Reino Unido que recomiendan que las mujeres embarazadas preocupadas por la exposición o los síntomas que indiquen una posible infección por COVID-19 no deben visitar su consultorio médico de cabecera ni acudir a los departamentos de emergencia en persona, sino que deben comunicarse con su línea directa local e informar al operador de posible exposición al COVID-19 y autoaislarse hasta que se le indique lo contrario.
Se proporcionan más detalles en el sitio web :
5.- Consejos sobre el autoaislamiento para mujeres con posible o confirmado COVID-19
Las Guías del NHS mencionadas anteriormente, como otras, recomiendan que las mujeres embarazadas a las que se les haya aconsejado que se aíslen por sí mismas, deben permanecer en el interior y evitar el contacto con otras personas durante 14 días.
6.- La OMS ha mantenido un recuento diario de la información mundial y específica de cada país en relación con las estadísticas y las medidas de salud pública adoptadas a nivel de cada país.
7.- El NIH ha proporcionado un acceso rápido a la investigación más reciente sobre COVID-19 en la siguiente dirección :
Esta dirección permite registrarse en una lista de correo de participantes que recibirán actualizaciones automáticas de los NIH sobre Coronavirus.
8.- La AAP ha creado un sitio web educativo sobre COVID-19, al que se puede acceder en la siguiente dirección:
https://services.aap.org/en/pages/2019-novel-coronavirus-covid-19-infections/
https://www.aappublications.org/news/2020/04/02/infantcovidguidance040220
Dentro de este sitio web se puede leer un documento de “Orientación Inicial” sobre el manejo de bebés nacidos de madres con COVID-19, publicado el 2 de abril de 2020, que se puede descargar de la siguiente dirección:
https://download.aap.org/AAP/PDF/COVID%2019%20Initial%Newborn%20Guidance.pdf
Este documento es particularmente útil ya que describe el equipo de protección personal que se debe usar y las precauciones de aislamiento que se deben tomar, tanto para el contacto habitual como para situaciones de alto riesgo, tales como cuando los pacientes requieren ventilación con bolsa y mascarilla, intubación, aspiración traqueal, cánula nasal oxígeno en ventilación de alto flujo, presión positiva continua en las vías respiratorias y / o presión positiva de cualquier tipo, dado el potencial de estos soportes para generar aerosoles.
También proporciona Guías preliminares para el manejo en sala de partos de neonatos, instrucciones para el Ingreso de recién nacidos después de la separación de la madre y Guías para la atención alternativa del recién nacido.
La AAP recomienda en este momento que las pruebas de ensayo molecular se realicen aproximadamente a las 24 horas de edad en todos los bebés nacidos de madres con COVID-19, y que se repitan las pruebas aproximadamente a las 48 horas de edad.
El documento de la AAP también aborda el tema de las visitas maternas para los bebés que requieren atención hospitalaria continua y detalla los criterios que deben cumplirse para que se produzcan las visitas.
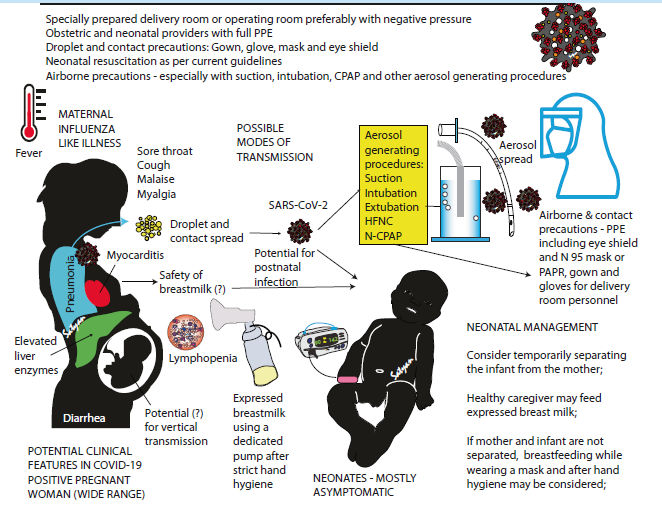
Figura 1.- Infografía que muestra las características clínicas de la madre, posibles modos de diseminación al recién nacido y manejo neonatal del COVID-19 sospechado o confirmado.
Existe una amplia gama de enfermedades entre las madres, desde asintomáticas hasta neumonía y síndrome de distrés respiratorio agudo grave (SDRA). Los recién nacidos a término nacidos de madres COVID-19 generalmente son asintomáticos.
EPP : Equipo de protección personal - HFNC : cánula nasal de alto flujo - PAPR : respirador purificador de aire con motor PAPR.
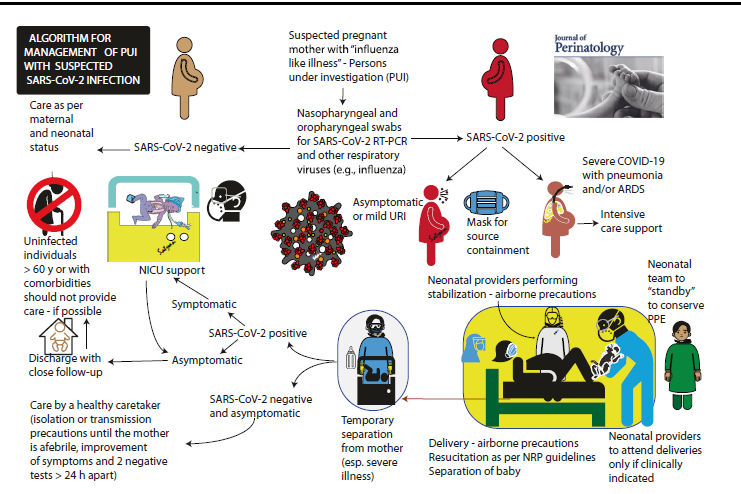
Figura 2.- Manejo actual recomendado de la mujer embarazada sospechosa con enfermedad similar a la influenza con sospecha de infección por el nuevo coronavirus 2019 (COVID-19).
Si las pruebas maternas son positivas, las madres deben usar una máscara para contener la fuente.
Debe haber un número mínimo de personal de salud en sala de partos / quirófano para reducir el riesgo de exposición.
Personal de salud adicional pueden estar en espera fuera de la habitación para reducir el desgaste del equipo de protección personal (EPP).
El personal de salud neonatal que realiza la estabilización infantil debe asistir al parto con EPP que proporcione precauciones contra la transmisión aérea y el bebé debe aislarse inmediatamente de la madre después del parto y ser atendido en una habitación separada mientras se realiza la prueba.
Las pruebas recomendadas son hisopados nasofaríngeos y faríngeos a las 24 h después del nacimiento y repetidos 48 h después del nacimiento.
Si estas pruebas son negativas y el bebé está asintomático, puede ser dado de alta para que lo cuide un cuidador asintomático y no infectado en espera de que se repitan las pruebas negativas y se resuelvan los síntomas en la madre.
Si el bebé es positivo pero asintomático, se puede dar de alta, pero es posible que deba ser puesto en cuarentena en casa.
Si es posible, las personas no infectadas> 60 años de edad o con afecciones comórbidas no deben cuidar a estos bebés.
Si es sintomático, el bebé necesita atención en la UCIN.
Estas Guías pautas están sujetas a cambios con la evidencia emergente.
Conclusión
Los autores recomiendan
encarecidamente a los lectores que esta Perspectiva del,presente
escrito se considere preliminar. A medida que continúe la pandemia,
habrá más datos disponibles que podrían conducir a cambios
significativos en las recomendaciones actuales. Los sitios web
mencionados anteriormente han sido creados por organizaciones
acreditadas y se actualizan con frecuencia. Deben establecer las
mejores prácticas perinatales y neonatales. Mientras tanto,
proporcionamos una ilustración (Figura
1) que resume muchos de
los conceptos descritos en este texto. La
Figura 2
describe un algoritmo sugerido para el manejo perinatal y neonatal
de una PUI (persona bajo investigación) con sospecha de infección
por COVID-19.
Referencias
-
Menachery VD, Yount BL Jr, Debbink K, Agnihothram S, Gralinski LE, Plante JA, et al. A SARS-like cluster of circulating bat coronaviruses shows potential for human emergence. Nat Med. 2015;21:1508–13.
-
Chan-Yeung M, Xu RH. SARS: epidemiology. Respirology. 2003;8:S9–14.
-
Middle East Respiratory Syndrome Coronavirus. 2020. https://www.who.int/emergencies/mers-cov/en/. Accessed 16 Feb 2020.
-
“The first COVID-19 case originated on November 17, according to Chinese officials searching for ‘Patient Zero’“. 2020. www.msn.com.
-
Singhal T. A review of coronavirus disease-2019 (COVID-19). Indian J Pediatr. https://doi.org/10.1007/s12098-020-03263-6. 2020. In press.
-
Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395:497–506.
-
Wang X, Zhang X, He J. Challenges to the system of reserve medical supplies for public health emergencies: reflections on the outbreak of the severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) epidemic in China. Biosci Trends. 2020;14:3–8.
-
Chen H, Guo J, Wang C, Luo F, Yu X, Zhang W, et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records. Lancet. 2020;395:809–15.
-
Zhang L, Jiang Y, Wei M, Cheng BH, Zhou XC, Li J, et al. Analysis of the pregnancy outcomes in pregnant women with COVID-19 in Hubei Province. Zhonghua Fu Chan Ke Za Zhi. 2020;55:E009.
-
Fan C, Lei D, Fang C, Li C, Wang M, Liu Y, et al. Perinatal transmission of COVID-19 associated SARS-CoV-2: Should we worry? Clin Infect Dis. 2020. In press. https://doi.org/10.1093/cid/ciaa226.
-
Chen S, Huang B, Luo DJ, et al. Pregnant women with new coronavirus infection: a clinical characteristics and placental pathological analysis of three cases. Zhonghua Bing Li Xue Za Zhi. 2020;49:E005.
-
Chen y, Peng H, Wang L, Zhao Y, Zeng L, Gao H, et al. Infants born to mothers with a new coronavirus (COVID-19). Front Pediatr. 2020. In press. https://doi.org/10.3389/fped.2020.00104.
-
Zeng L, Xia S, Yuan W, Yan K, Xiao F, Shao J, et al. Neonatal early-onset infection with SARS-CoV-2 in 33 neonates born to mothers with COVID-19 in Wuhan, China. JAMA Pediatrics. https://doi.org/10.1001/jamapediatrics.2020.0878. 2020. In press.
-
D’Amore R. Can coronavirus pass from mother to baby? Maybe, but experts need more research. Global News. 2020. https://globalnews.ca/news/6515302/coronavirus-mother-babytransmission/.
-
Murphy S. Newborn baby tests positive for coronavirus in London.The Guardian. 2020: https://www.theguardian.com/world/2020/mar/14/newborn-baby-tests-positive-for-coronavirus-inlondon.
-
Dong L, Tian J, He S, Zhu C, Wang J, Liu C et al. Possible vertical transmission of SARS-COVID-2 from an infected mother to her newborn. JAMA. https://doi.org/10.1001/jama.2020.46211. 2020. In press.
-
Kimberlin DW, Stagno S. Can SARS-CoV-2 infection be acquired in utero?: More definitive vevidence is needed. JAMA. https://doi.org/10.1001/jama.2020.4868. 2020. In press.
-
Rasmussen S, Smulian J, Lednicky J, et al. Coronavirus disease 2019 (COVID-19) and pregnancy: what obstetricians need to know. Am J Obstet Gynecol. 2020. In press. https://doi.org/10.1016/j.ajog.2020.02.017.
-
Mathad JS, Gupta A. Pulmonary infections in pregnancy. Semin Respir Crit Care Med. 2017;38:174–84.
-
Li B, Yang J, Zhao F, Zhi L, Wang X, Liu L, et al. Prevalence and impact of cardiovascular metabolic diseases on COVID-19 in China. Clin Res Cardiol. 2020. In press. https://doi.org/10.1007/ s00392-020-01626-9.
-
Zhu H, Wang L, Fang C, Peng S, Zhang L, Chang G, et al. Clinical analysis of 10 neonates born to mothers with 2019-nCoV pneumonia. Transl Pediatr. 2020;9:51–60.
-
Dong Y, Mo X, Hu Y, Qi X, Jiang F, Jiang Z, et al. Epidemiological characteristics of 2143 pediatric patients with 2019 coronavirus disease in China. Pediatrics. 2020. In press. https://doi. org/10.1542/peds.2020-0702.